
В.А. Шадеркина
1. Анализ жалоб
- продолжительность бесплодия
- нарушение менструальной функции с / без галактореи,
- возможные причины этого нарушения,
- изменения массы тела и ее связь с отсутствием беременности и нарушениями менструального цикла,
- особенности половой жизни,
- психологическая ситуация в семье
2. Изучите историю болезни
- информация о наследственных заболеваниях, в том числе связанных с бесплодием,
- данные о перенесенных ранее заболеваниях и хирургических вмешательствах, в частности на органах малого таза,
- уточнить типы и частоту обострений инфекций, передающихся половым путем (ИППП), которые могут вызвать бесплодие трубно-перитонеального фактора
- уточнить особенности менструальной функции (продолжительность цикла, наличие или отсутствие кровотечения, наличие дисменореи).
3. При нарушении менструального цикла необходимо выяснить:
- возраст, в котором началась смена цикла,
- причины и характер нарушения (олигоменорея, аменорея, дисфункциональное маточное кровотечение и т д),
- предыдущее обследование и лечение бесплодия.
4. Физикальное обследование:
- определение типа телосложения,
- индекс массы тела (ИМТ),
- обследование молочных желез,
- состояние щитовидной железы,
- наличие и степень гирсутизма,
- гинекологический осмотр.
5. Функциональное состояние яичников:
- определение уровня пролактина (ПРЛ),
- лютеинизирующий (ЛГ),
- фолликулостимулирующий гормон (ФСГ,
- эстрадиол,
- кортизол,
- 17 — гидроксипрогестерон (17-ОП),
- дегидроэпиандростерона сульфат (ДЭАС).
6. Определение гормонального статуса проводится:
- при регулярном ритме менструации — на 5-7 день цикла,
- при нарушении цикла — на любой день.
- Рекомендуется определять прогестерон только при регулярном ритме менструации (на 5-7 и 21-23 день цикла).
7. Если вы подозреваете дисфункцию щитовидной железы:
- определение тиреотропного гормона (ТТГ),
- свободный тироксин (svT4),
- антитела к тиреоглобулину.
8. Обязательное обследование на урогенитальные инфекции: хламидиоз и другие инфекции выявляются у 30-40% пар при адекватном обследовании.
9 / Ультразвуковое исследование проводится всем пациентам с бесплодием, чтобы:
- уточнение состояния эндометрия,
- наличие опухолей матки и яичников, не диагностированных при бимануальном исследовании
- ультразвуковое исследование молочных продуктов для ранней диагностики очаговых поражений.
10. Радиационные методы включают:
- гистеросальпингография (ГСГ) — для оценки состояния маточных труб, цервикального канала и полости матки,
- краниограмма — проводится всем пациенткам с нарушением менструального цикла с целью выявления опухолей гипофиза, особенно при гиперпролактинемии.
- компьютерная томография (КТ) — диагностика микроаденом гипофиза
- магнитно-резонансная томография (МРТ) — диагностика микроаденом гипофиза.
11. Менее травматичным и более надежным методом является фертилоскопия — комплекс диагностических процедур, который включает в себя: мини-гистерокопию, хромгидротубацию, фимбриоскопию и, по показаниям, биопсию эндометрия (применяется только в крупных специализированных центрах лечения бесплодия).
12. Обязательными методами обследования при бесплодных браках являются лапароскопия и гистероскопия с биопсией эндометрия, которые позволяют не только поставить диагноз с максимальной точностью, но и скорректировать трубно-перитонеальный фактор, эндометриоз, удаление опухолей матки и яичников, диагностику и хирургическое лечение синдрома поликистозных яичников (СПКЯ).
13. Завершающим этапом обследования в программе стерильного брака является определение антиспермальных антител в цервикальной слизи (IgM, IgA, IgG). Этот метод проводится только после исключения всех других возможных факторов бесплодия.
Содержание
Бесплодие
Бесплодие — это неспособность зрелого организма к зачатию.
В настоящее время считается, что если при регулярной половой жизни беременность не наступает в течение года, необходимо поставить вопрос о бесплодии и начать обследование и лечение супругов.
Этот период — 1 год — определяется статистически: показано, что у 30% здоровых супружеских пар беременность наступает в первые три месяца совместной жизни, еще у 60% — в течение следующих семи, у оставшихся 10% — одиннадцать до двенадцати месяцев после начала полового акта. Следовательно, одного года достаточно, чтобы оценить фертильность пары (способность к зачатию) и, в случае отсутствия беременности, поговорить о бесплодном браке.
Бесплодие супружеских пар составляет около 15-20 %.
Причин бесплодия много. В большинстве случаев в основе лежит нарушение репродуктивной системы у одного или обоих супругов. Женщина является причиной бесплодия в браке в 45% случаев, мужчина — в 40%.
Для выявления причины проводится обследование. Диагноз бесплодия у женщины может быть установлен только после исключения мужского бесплодия. Как правило, опрос начинается общепринятыми методами, дальнейший план зависит от результатов предыдущего опроса.
Если женщина никогда не была беременной, говорят о первичном бесплодии. Если у женщины была хотя бы одна беременность, независимо от того, чем она закончилась — роды, выкидыш, выкидыш, внематочная беременность — последующее бесплодие считается вторичным.
Определение «первичного» и «вторичного» бесплодия применимо не только к женщинам. Применительно к мужчине первичное бесплодие означает, что ни одна из его партнершей никогда не забеременела этим мужчиной. Бесплодие считается вторичным, если хотя бы у одного из ее партнеров была хотя бы одна беременность от определенного мужчины.
Многочисленные патологические состояния приводят к бесплодию.
У женщины это эндокринные нарушения (не происходит овуляции, то есть не происходит созревания фолликула и выхода яйцеклетки), воспалительные заболевания маточных труб, органов малого таза, заболевания матки. У мужчины нарушение оплодотворяющей способности спермы.
Причиной бесплодия также может быть иммунологическая несовместимость супружеской пары. Кроме того, существует так называемое бесплодие необъяснимого (идиопатического) бесплодия, когда при тщательном обследовании не удается выявить нарушения здоровья как женщины, так и мужчины, а в других браках они тоже не беременеют.
Тактика обследования на бесплодие «от простого к сложному» нерушима. Сначала необходимо провести доступные лабораторные и клинические исследования, а уже потом инвазивные, например, лапароскопию.
Лечение бесплодия проводится исходя из выявленных причин. Он может быть хирургическим или медицинским.
Методы обследования и лечения бесплодия проводимые в отделении:
1) Гистеросальпингография (HSG)
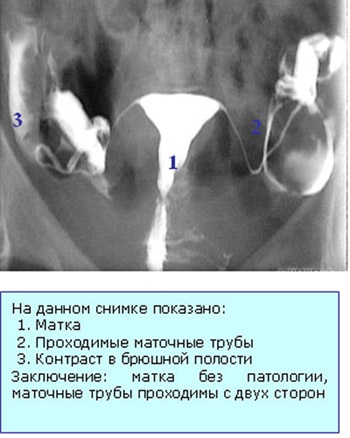
ГСГ — это метод исследования, дающий объективную информацию о состоянии матки и маточных труб. ГСГ традиционно проводится при выявлении причин женского бесплодия, диагностике полипов эндометрия и ряда других заболеваний женской репродуктивной системы.
ГСГ. Методология
При HSG в матку вводится контрастное вещество. Затем делается несколько рентгенограмм. Во время проведения HSG может возникнуть спазм трубок в ответ на введение рентгеноконтрастного вещества, имитирующего их закупорку. Чтобы исключить ложную интерпретацию результатов ГСГ, за 30-40 минут до исследования стоит принять 2 таблетки но-шпы или баралгина. В результате качественного ГСГ получается серия изображений, характеризующих состояние полости матки, рельеф слизистой оболочки матки и маточных труб, проходимость труб.
 Подготовка к ГСГ. Опасности ГСГ
Подготовка к ГСГ. Опасности ГСГ
- Перед проведением ГСГ необходимо изучить мазки из влагалища, чтобы убедиться в отсутствии воспалительных процессов в половых путях. Если мазки оказались неудачными, необходимо провести лечение и добиться полной нормализации мазков до ГСГ. Потому что это важно? Ведь вводимый в полость матки раствор при ГСГ может привести к распространению и обострению воспалительного процесса и тем самым ухудшить состояние маточных труб.
- Планируя ГСГ, нужно тщательно обезопасить себя от беременности во время этого цикла. Есть много случаев, когда, несмотря на многолетнее бесплодие, именно в цикле, в котором проводился ГСГ, женщина оказалась беременной. Но ГСГ связан с рентгеновским облучением женщины. Это прямое показание к прерыванию беременности.
- Перед ГСГ необходимо выяснить, нет ли у женщины непереносимости йода. Это позволит избежать серьезных осложнений при проведении ГСГ.
HSG хорошо показывает состояние полости матки и маточных труб, но не позволяет оценить спаечный процесс вокруг матки и придатков, выявить очаги эндометриоза. Все это можно увидеть при диагностической лапароскопии. Диагностическая лапароскопия — современный способ диагностики состояния внутренних половых органов женщины.
2) Гистероскопия (биопсия эндометрия)
3) Лапароскопия в диагностике и лечении бесплодия:
- бесплодие, вызванное СПКЯ (синдром поликистозных яичников)
Дело в том, что при СПКЯ яичники покрыты плотной капсулой, препятствующей овуляции и выходу яйцеклетки. Эта капсула может быть рассечена при лапароскопии. Производится так называемая перфорация (прижигание) яичников, в их капсуле проделывается несколько микроотверстий. Процедура очень эффективна, но только при правильном диагнозе.
Согласно статистическим данным, наступление самопроизвольной беременности предсказуемо у 35% оперированных пациенток. Если после операции менструальный цикл не восстановился и овуляция отсутствует, через 3 месяца наблюдения следует рекомендовать пациенту стимуляцию овуляции. Это позволяет увеличить процент наступления беременностей до 50%.
- Фактор трубно-перитонеального бесплодия
Лапароскопия имеет абсолютное значение как диагностический инструмент. Он позволяет получить прямую информацию о состоянии маточных труб и органов малого таза. Ни одно другое исследование, ни гистеросальпингография, ни УЗИ, не позволяют сделать это с такой точностью.
Если состояние маточной трубы оценивается как удовлетворительное, а ее реконструкция является подходящей, периферические спайки отделяются и ее проходимость восстанавливается. Но это бывает крайне редко. Чаще всего мы сталкиваемся с тем, что трубы абсолютно неизменны, и дело вовсе не в них, либо они меняются безвозвратно. Этот вопрос необходимо обсудить с пациенткой заранее, но результатом лапароскопии может стать удаление маточных труб для дальнейшей подготовки к экстракорпоральному оплодотворению.
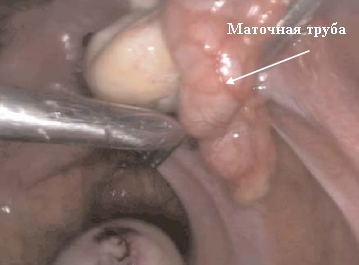 Если маточная труба выглядит как гидросальпинкс, необходимость ее раннего удаления очевидна, так как гидросальпинкс обычно хорошо виден даже на УЗИ. Его фимбриальный (ворсинчатый) отдел герметичен, стенка истончена, а просвет заполнен жидкостью и настолько удлинен, что выглядит как мешок.
Если маточная труба выглядит как гидросальпинкс, необходимость ее раннего удаления очевидна, так как гидросальпинкс обычно хорошо виден даже на УЗИ. Его фимбриальный (ворсинчатый) отдел герметичен, стенка истончена, а просвет заполнен жидкостью и настолько удлинен, что выглядит как мешок.
Дело в том, что сохранение такой трубки только потянет время и навредит пациенту.
Функциональность такой трубы теряется безвозвратно.
Малые (начальные) формы поверхностного эндометриоза можно выявить только при лапароскопии.
Тактика лечения эндометриоза при бесплодии — максимально тщательное удаление всех видимых очагов хирургическим вмешательством. Когда дело доходит до поверхностного эндометриоза, достаточно электрокоагуляции биполярным инструментом. При обнаружении более тяжелого эндометриоза, связанного с проникновением патологического процесса в подлежащие ткани, будь то жировая ткань или связочный аппарат матки, коагуляции недостаточно. Это требует механического иссечения всего эндометриоидного массива (инфильтрата).
Поэтому основное внимание хирурга при лапароскопии при бесплодии:
- Уточнение состояния маточных труб.
- Разделение спаек и восстановление их проходимости при необходимости.
- Если после воспаления в трубках обнаруживаются необратимые изменения с образованием гидросальпинга, пораженный орган удаляют.
- Наиболее полная коагуляция и удаление очагов эндометриоза при обнаружении этого заболевания, в том числе эндометриоидных кист.
- Рассечение капсулы яичника (прижигание, перфорация) при поликистозе — СПКЯ.
- При обнаружении кисты яичника их удаляют с максимальным сохранением ткани яичника.
4. Миома матки не является абсолютным фактором бесплодия, но при росте фиброидного узла в полости матки (подслизистая миома) беременность не сохранится. При обнаружении миомы с таким расположением пациенту рекомендуется выполнить гистерорезектоскопию и удалить узел. В противном случае фиброидный узел будет мешать прикреплению уже оплодотворенной яйцеклетки в полости матки.
Независимо от расположения миомного узла, хирургическое лечение в объеме миомэктомии рекомендуется всем пациенткам накануне планируемой беременности, если его диаметр превышает 4-5 см. Конечно, возможна операция при лапароскопическом доступе.
Лечение бесплодия
Бесплодие — отсутствие беременности в течение года при регулярной половой жизни без использования противозачаточных средств
Причинами бесплодия могут быть нарушения репродуктивной функции как у женщин, так и у мужчин. При этом женский фактор бесплодия встречается в 45% случаев, мужской фактор — в 40% случаев, комбинированный фактор — в 15% случаев.
Почему выбирают нас

Дневной стационар

Оборудование
Гарантии успеха
Бесплодие — отсутствие беременности в течение года при регулярной половой жизни без использования противозачаточных средств
При диагностике бесплодия необходимо обследовать обоих партнеров!
Классификация причин бесплодия:
1. Женское бесплодие, связанное с мужским фактором
2. Женское бесплодие трубного происхождения
3. Женское бесплодие из-за отсутствия овуляции (эндокринное бесплодие)
4. Женское бесплодие, связанное с эндометриозом
5. Женское бесплодие маточного происхождения
6. Бесплодие неизвестного происхождения
Обследование на бесплодие включает:
I. Обследование мужчины: — оценка параметров спермы (спермограмма):
Для получения достоверного результата анализа спермы перед выполнением спермограммы необходимо соблюдать следующие условия:
• Половое воздержание должно быть не менее 2-5 дней
• Воздержитесь от алкоголя как минимум 7 дней.
• Запрещается проводить анализы при высокой температуре тела, предварительном перегреве или переохлаждении, приеме лекарств (уведомить персонал).
• Анализ проводится мастурбацией. Никакие формы полового акта не допускаются.
• В случае потери части эякулята необходимо сообщить об этом в направлении спермограммы и уведомить персонал лаборатории. Анализ не проводится по причине недостоверности, назначается новая поставка.
Нормальные показатели сперматозоидов (V рекомендация ВОЗ):
• концентрация не менее 15 млн / мл
• Мобильность A + B не менее 32%
• концентрация нормальных форм сперматозоидов не менее 4%
II. Обследование женщины:
Основными условиями, необходимыми для успешного зачатия женского тела, являются:
1. Наличие овуляции — созревание яйцеклетки и выход готовой к оплодотворению яйцеклетки из яичника
2. Проходимые фаллопиевы трубы с сохраненным внутренним слоем, который при сокращении трубы способствует продвижению оплодотворенной яйцеклетки к матке
3. Наличие условий для имплантации (прикрепления эмбриона) в полость матки: отсутствие внутриутробной патологии (полипы, миомы, синехии и др.) И «зрелого» внутреннего слоя (подготовленного с помощью женских половых гормонов) матки — эндометрий.
Обследование женщины с бесплодием заключается в определении наличия всех трех условий, необходимых для зачатия.
