Женское бесплодие — это неспособность женщины зачать ребенка в репродуктивном возрасте, при этом до 15% причин связаны с редкими или полностью отсутствующими овуляциями. О бесплодии говорят, если беременность не наступила в течение 1 года регулярной половой жизни. Это правило распространяется на женщин до 35 лет. Если партнеру больше 35 лет, на самостоятельные попытки зачатия отводится не более полугода. Тогда вам придется искать причины и принимать меры, потому что с каждым годом яичниковый резерв (количество фолликулов в яичниках) постоянно уменьшается. И женщину, и мужчину начинают обследовать.

Содержание
Признаки гормонального бесплодия у женщин
Отсутствие овуляции не всегда имеет специфические проявления. У одних женщин эта форма гормонального бесплодия приводит к задержке менструаций или их длительному отсутствию, у других она никак не влияет на менструальный цикл, то есть отсутствуют клинические симптомы.
Ультразвуковая фолликулометрия помогает поставить правильный диагноз, когда желтое тело не определяется во второй фазе, и гормональные тесты (низкий уровень прогестерона на 19-21 день цикла). Это типичные признаки гормональных нарушений.
Кроме того, заподозрить эндокринную проблему бесплодия стоит в следующих случаях:
- лишний вес и ожирение или, наоборот, недостаточный вес;
- нерегулярный менструальный цикл;
- рост волос в нетипичных местах;
- чрезмерное выпадение волос, ломкость и сухость кожи (это могут быть признаки гипотиреоза);
- ранее (до 45 лет) прекращение менструации у матери, бабушки или старшей сестры (может указывать на низкий генетически предопределенный овариальный резерв у женщин с близкой степенью родства).
Однако лечение проводится только после того, как будет установлен диагноз гормонального бесплодия и выявлена конкретная причина, вызвавшая сбой в женском организме.
Причины гормонального бесплодия
Механизм овуляции у женщины довольно сложен и состоит из нескольких этапов:
Процесс выбора доминирующего фолликула. Итак, в начале менструального цикла в яичниках начинают активно развиваться около 10-20 примордиальных фолликулов. Вскоре большинство из них претерпят обратное развитие и только 1 (редко 2-3) продолжит развиваться дальше. Именно этот фолликул (и) называется доминантным.
Процесс роста и созревания доминирующего фолликула. Постепенно этот «пузырь» с яйцом внутри увеличивается в размерах. Обычно, когда она достигает 18-20 мм, это считается подходом к овуляции.
Выпуклость фолликула над поверхностью яичника, при этом к нему должны приближаться фимбрии маточных труб.
Отделение бугорка яичника от стенки фолликула, растворение фолликулярной оболочки и ее разрыв. Приближающиеся маточные трубы должны «захватить» яйцеклетку и отправить ее в маточную трубу, где в будущем при благоприятных обстоятельствах она встретит сперматозоиды.
Если менструальный цикл женщины ановуляторный, то на любой из этих фаз наблюдаются сбои: либо прерывается процесс выбора доминантного фолликула, либо страдает процесс роста и развития, либо прерывается отделение яйцесодержащего бугорка, и скоро. В результате в яичнике остается множество мелких фолликулов, которые выделяют мужские половые гормоны и при этом практически не синтезируют женские половые гормоны, в основном эстрадиол. Часто эти патологические изменения происходят на клеточном уровне и связаны с дисбалансом регуляторных систем. На этапе обследования важно выяснить, какой механизм поражен и какова наиболее вероятная причина целенаправленного лечения гормонального бесплодия.
К сбою овуляции предрасполагают следующие факторы:
- недостаточный вес;
- психоэмоциональный стресс и шок;
- чрезмерная физическая нагрузка;
- непродолжительность ночного сна (менее 8 часов);
- воспалительные заболевания;
- травма головы;
- инфекции, способные затронуть высшие центры регуляции менструального цикла;
- повышение уровня пролактина функционального или органического происхождения;
- заболевания надпочечников и щитовидной железы;
- синдром поликистоза яичников;
- искусственное прерывание беременности;
- послеродовые осложнения, в основном обильное кровотечение;
- истощение фолликулярного аппарата, развивающееся с возрастом;
- хронические заболевания внутренних органов;
- эндометриоз с нарушением овуляции;
- прием нестероидных противовоспалительных средств в высоких дозах.
У некоторых женщин может быть сочетание нескольких причин. Эти формы гормонального бесплодия требуют более комплексного лечения.
Лечение гормонального бесплодия у женщин
Цель гормональной (ановуляторной) терапии бесплодия — вызвать рост фолликулов и найти оптимальное время для зачатия. Препарат таргетного действия подбирает гинеколог на основании установленного диагноза, уровня эстрогена в крови и причин выявленных недугов.

Гормональная терапия при бесплодии
Стимулирующая терапия может привести к росту большого количества фолликулов и тем самым повысить вероятность многоплодной беременности, особенно в первые 1-2 цикла ее приема. Иногда, несмотря на правильное использование схем стимуляции овуляции с использованием самых современных препаратов, добиться желаемого результата не удается. Это еще раз доказывает, что механизм овуляции достаточно сложен и многогранен, а нарушения часто развиваются на уровне клетки или ее рецепторного аппарата, что практически невозможно выявить объективными, даже самыми продвинутыми методами диагностики. Следовательно, единственный вариант для женщины вылечить гормональное бесплодие — это программа ЭКО. Но и здесь бывают сбои, скорее всего, связанные с отсутствием коррекции исходного состояния фолликулов и продолжением действия невыявленных функциональных причин.
Тонкие клеточные и молекулярные механизмы регулирования менструального цикла могут легко выйти из строя под влиянием стресса, вредных привычек, несбалансированного питания, плохих условий окружающей среды, малоподвижного образа жизни, недостатка сна и ряда других причинных факторов, которые почти постоянно присутствуют в жизнь современной женщины. Да и возраст вносит свои коррективы, с каждым годом снижая шансы на успешное зачатие.
Методы аллопатической медицины широко используются при лечении эндокринного бесплодия у женщин. С помощью фармакологических препаратов гинекологи «пытаются» заставить яйцеклетку созреть, покинуть фолликул и оплодотворить. Но эти процессы не всегда могут выполняться должным образом. Даже при комплексной пошаговой терапии и правильной диагностике эффективность стимуляции овуляции составляет 60-70%. Все это еще раз подчеркивает, что детали всех успешных стадий фолликула и оогенеза до сих пор неизвестны.
Препараты при гормональном бесплодии
Многие нарушения начинают развиваться на уровне молекул и клеточных взаимодействий. Поэтому парадигму лечения гормонального бесплодия можно дополнить нутрицевтикой, в рамках которой отдельно выделяют систему биорегуляции. Это научное направление, изучающее молекулярные и клеточные механизмы, позволяющие восстановить физиологические функции организма путем введения органоспецифических белковых комплексов (при гормональном бесплодии они должны действовать на уровне яичников).
Наше тело на 20% состоит из белков, многие из которых относятся к определенным органам и отвечают за определенные функции. Оказывается, биорегуляторные белки составляют единую систему нашего организма. Когда развивается белковая недостаточность, возникает дисбаланс в работе всех систем организма (где-то более заметный, где-то менее заметный), и размножение не исключение. Со временем это может привести к гормональному бесплодию.
Еще больший импульс изучению механизмов биорегуляции дало открытие лауреата Нобелевской премии Гюнтера Блобеля. В 1999 году ученый сделал сенсационное научно обоснованное заявление о том, что белки имеют свои собственные сигналы, которые контролируют их транспорт и локализацию в клетке. Этот транспортный код зашифрован непосредственно в молекуле белка. Когда процесс саморегуляции нарушается, клетки становятся особенно уязвимыми для неблагоприятных факторов, которые легко повреждают их. В сочетании с нарушенными процессами самовосстановления это создает фон для развития функциональных нарушений, а затем и органических. Поэтому, чтобы естественным образом защитить органы от повреждений, важно восстановить систему собственной биорегуляции и тем самым устранить причину гормонального бесплодия, невидимую невооруженным глазом.
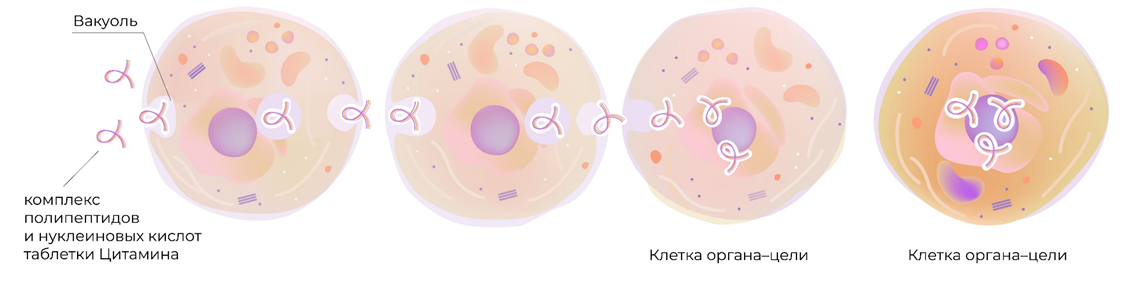
Все развитые страны мира занимаются разработкой биорегуляторных пептидов (цитаминов), которые представляют собой оптимальное белковое «меню» для определенных органов. Российские ученые разработали уникальный инструмент для поддержания баланса функции яичников на нужном уровне. Это Овариамин, содержащий пептиды, нуклеиновые кислоты, витамины и минералы. Такая терапия помогает устранить причины гормональных нарушений.
Овариамин проявляет воздействие «прицельно», действуя точно по назначению. Из-за процессов трансцитоза таблетки, принятые внутрь, в неизмененном виде достигают яичников. Трансцитоз состоит из 2 этапов. Во время эндоцитоза клеточная мембрана углубляется в клетку с образованием пузыря, содержащего комплекс биорегуляторных пептидов. Не меняя своей химической формулы и пространственной ориентации, вещество достигает противоположного полюса клетки. Пузырек сливается с мембраной и комплекс полезных соединений попадает во внеклеточное пространство, то есть осуществляется процесс экзоцитоза. Затем один механизм постепенно сменяет другой, пока биорегуляторы, полученные в составе Овариамина, не достигнут цели — яичников.

Средство рекомендуется в составе комплексной терапии гормонального бесплодия у женщин для повышения шансов на успешное зачатие, как в программах ЭКО, так и в естественном цикле.
- натуральный состав, представленный комплексами природного происхождения, содержащими пептиды, нуклеиновые кислоты, микроэлементы и витамины;
- высокая безопасность — отсутствие вреда для организма подтверждено рядом исследований и выданы соответствующие регистрационные удостоверения;
- эффективность — эффективность в восстановлении функции яичников подтверждена решением экспертов Института питания РАМН.
Овариамин помогает защитить яичники от повреждений и улучшает выделение, рост и созревание фолликулов, создавая оптимальные условия для овуляции. Рекомендуется использовать как на этапе подготовки к экстракорпоральному оплодотворению, так и для увеличения шансов на естественное зачатие. Применяется в комплексном лечении гормонального бесплодия.
— Вернуться к оглавлению раздела «Гинекология»
Женское гормональное бесплодие
Овуляция — это выход зрелой яйцеклетки из фолликула. Овуляция указывает на возможность зачатия.
Созревание яйца и овуляция контролируются гормонами. Гормональный дисбаланс приводит к ановуляции и бесплодию. Способность женщины зачать и иметь ребенка зависит от слаженной работы гипоталамуса, гипофиза и яичников. Обязательным условием наступления овуляции является рост фолликулов. За это отвечает фолликулостимулирующий гормон (ФСГ). В этом случае наблюдается рост одного или нескольких доминантных фолликулов. Если фолликулы не достигают необходимого размера — 18-24 мм, овуляция не происходит.
По мере созревания фолликулы стимулируют выработку эстрогена. Наиболее сильное влияние на процесс созревания и высвобождения ооцита оказывает эстрадиол, который вырабатывается клетками гранулезы фолликулов. Повышение уровня эстрадиола активирует гипоталамус, стимулирует гипофиз к высвобождению ЛГ и ФСГ.
Основная задача ЛГ (лютеинизирующего гормона) — стимулировать выработку эстрогена яичниками. Резкое повышение концентрации ЛГ вызывает выброс яйца. Яйцо высвобождается, а остаточный фолликул становится желтым телом, которое благодаря поддержке лютеинизирующего гормона будет существовать еще 2 недели. Когда наступает беременность, лютеиновая фаза будет поддерживаться гормоном ХГЧ. Уровень ЛГ у половозрелой женщины должен быть в 1,5-2 раза выше, чем ФСГ.
Если концентрация ЛГ выше нормы, это может свидетельствовать о развитии следующих патологий:
— синдром поликистоза яичников;
— истощение яичников;
— опухоли гипофиза;
— гиперстимуляция яичников.
Эстрадиол, или гормон красоты, напрямую не влияет на овуляцию, но регулирует менструальный цикл, подготавливает слизистую оболочку матки к введению оплодотворенной яйцеклетки. Производство эстрадиола происходит в основном из яичников, частично из коры надпочечников, а небольшая часть получается в результате превращения андрогенов в жировой ткани. Небольшие количества эстрогена стимулируют рост ФСГ, необходимого для роста фолликулов, без которого выход яйцеклетки будет невозможен. Большое количество эстрогена блокирует рост ФСГ, но стимулирует рост ЛГ для наступления овуляции.
Пролактин в организме женщины вырабатывается передней долей гипофиза и отвечает за процесс лактации. Аномальный уровень пролактина во время планирования беременности приводит к бесплодию, поскольку он тормозит созревание и высвобождение яйцеклетки, подавляя действие важных гормонов, ответственных за это.
Прогестерон предназначен для подготовки организма к беременности, но его уровень в крови также влияет на начало или отсутствие овуляции. Недостаток прогестерона при планировании беременности напрямую влияет на движение оплодотворенной яйцеклетки по маточной трубе и ее свободное прикрепление к стенкам матки.
При правильной диагностике причины гормонального бесплодия и соответствующей коррекции долгожданная беременность наступает в 80% случаев.
Ранняя диагностика способствует эффективности лечения.
Обратиться к гинекологу-репродуктологу-эндокринологу следует, если:
— беременность не наступает, несмотря на регулярную половую жизнь без использования противозачаточных средств
— нарушен менструальный цикл (задержка, отсутствие кровотечения или сильное кровотечение);
— овуляции нет (определяется самостоятельно при измерении базальной температуры);
— в межменструальный период появляются кровянистые или коричневые выделения;
— тяжелый предменструальный синдром;
— сильная боль во время менструации;
— кожные проблемы (угри, жирность, чрезмерный рост волос на разных участках тела);
— снижение полового влечения.
К основным гормональным причинам бесплодия можно отнести:
— сбои в работе гипоталамо-гипофизарной системы;
— повышенная выработка мужских гормонов;
— снижение выработки женских гормонов; — нарушения в работе щитовидной железы;
— избыток или недостаток жира в организме;
— синдром Сэвиджа (нарушение функции яичников);
— ранняя менопауза;
— хромосомные аномалии;
— неправильный образ жизни, постоянные стрессы.
Лечение женского эндокринного бесплодия можно проводить разными способами. В зависимости от показаний могут быть назначены:
1 диета (при ожирении или дистрофии),
2 лекарственная терапия (гормональные препараты)
3 операция на яичниках
4 стимуляция овуляции
При истощении яичников стимуляция овуляции малоэффективна. В этом случае процедура ЭКО может быть показана как метод борьбы с эндокринным бесплодием. Спешите к врачу!
Гормональное бесплодие у мужчин
 Гормональное бесплодие у мужчин — это целая группа причин мужского бесплодия, связанных с недостаточной выработкой гормона тестостерона.
Гормональное бесплодие у мужчин — это целая группа причин мужского бесплодия, связанных с недостаточной выработкой гормона тестостерона.
Основной мужской половой гормон, тестостерон, вырабатывается в яичках клетками Лейдига. На этот процесс могут влиять различные негативные факторы.

Причины гормонального бесплодия:
- заболевание или травма головного мозга;
- заболевание или травма яичек;
- нарушение работы эндокринной системы организма;
- длительные эмоциональные нагрузки, стрессы.
Обследование для выявления гормонального бесплодия:
- консультация андролога;
- анализы крови на гормоны: тестостерон, ФСГ, ЛГ, пролактин, гормоны щитовидной железы.
- анализы крови на инфекционно-воспалительные процессы;
- анализ мазков из уретры на выявление инфекционно-воспалительных процессов;
- спермограмма;
- магнитно-резонансная томография головного мозга (для исключения новообразований).
Последствия изменения уровня гормонов:
Тестостерон. Низкий уровень в крови основного мужского гормона — одна из наиболее частых причин бесплодия. Есть много причин, по которым секреция тестостерона может снижаться.
Наиболее частыми являются: повреждение яичек в результате инфекционного процесса, травмы или хирургического вмешательства, ожирение, отклонения в развитии половых органов, прием лекарств, воздействие токсичных веществ.
Продукция тестостерона может снижаться при многих заболеваниях: циррозе печени, почечной недостаточности, туберкулезе, язвенном колите. Секреция этого гормона неизбежно снижается с возрастом.
Снижение уровня тестостерона в крови мужчины отрицательно сказывается не только на его репродуктивной функции, но и на его здоровье в целом. Помимо бесплодия, человек может испытывать:
- снижение полового влечения;
- снижение мышечной массы;
- увеличение жировой массы;
- анемия;
- депрессия;
- снижение когнитивных функций (память, внимание).
Повышение уровня тестостерона случается редко. Это происходит при появлении гормонопродуцирующих новообразований яичка, надпочечников, гипофиза. Последствия повышения концентрации тестостерона в крови:
- усиление роста волос по всему телу;
- выпадение волос на голове;
- появление прыщей на лице и других частях тела;
- эмоциональная лабильность, вспыльчивость;
- потливость;
- повышенный риск рака простаты;
- повышенный риск гипертонии и сердечных заболеваний.
ФСГ и ЛГ. Эти гонадотропные гормоны вырабатываются гипофизом. Повышение их уровня обычно связано с нарушением функции гонад (яичек). Чем выше уровень тестостерона, тем ниже концентрация ФСГ и ЛГ в крови, поскольку их секреция регулируется по принципу обратной связи.
Повышенные уровни ЛГ и ФСГ обычно указывают на гипогонадизм, вызванный первичным поражением яичек. Снижение ФСГ и ЛГ указывает на чрезмерно высокий уровень тестостерона в крови.
Пролактин. Повышение уровня этого гормона наблюдается у каждого третьего мужчины, страдающего бесплодием, хотя обычно он чрезвычайно низок. Гиперпролактинемия — одна из возможных причин уменьшения объема и количества сперматозоидов, бесплодия, эректильной дисфункции, гинекомастии (увеличения груди), болезненной или ретроградной эякуляции.
Гормоны щитовидной железы (Т3, Т4). Производится щитовидной железой. Повышение их уровня чаще свидетельствует о диффузном токсическом зобе, а снижение обычно вызвано аутоиммунным воспалительным процессом в щитовидной железе. Изменение концентрации гормонов щитовидной железы в крови может привести к снижению фертильности у мужчины и проблемам с зачатием. Уменьшение их секреции — одна из возможных причин эректильной дисфункции.
Лечение гормонального бесплодия:
 Лечение зависит от патологии, которая привела к гормональному дисбалансу. По результатам обследования у андролога подбирается оптимальное лечение.
Лечение зависит от патологии, которая привела к гормональному дисбалансу. По результатам обследования у андролога подбирается оптимальное лечение.
Чаще всего при правильном гормональном лечении нормализуется выработка тестостерона и возобновляется сперматогенез.
При хронических воспалительных процессах в первую очередь назначают противовоспалительную и общеукрепляющую терапию. Также при необходимости проводится коррекция гормонами.
Повышенный уровень гормона пролактина указывает на наличие хронического стресса, а слишком большой выброс этого гормона указывает на наличие доброкачественной опухоли гипофиза.
Лечение назначается после выявления одной из этих причин. В случае стресса рекомендуются консультации психолога, соблюдение режима труда и отдыха. Если МРТ выявляет новообразование гипофиза, после хирургического лечения образование спутанности сознания снова улучшится.
Специалисты андрологии и эндокринологи «ВитроКлиник» имеют большой опыт лечения гормональных нарушений у мужчин и, соответственно, мужского бесплодия. Эти специалисты совместно поставят диагноз и подберут необходимое лечение. Если консервативные методы не дают результата, может быть рекомендовано использование ВРТ (ЭКО, ИКСИ, искусственное оплодотворение).
