Содержание
Дисплазия тазобедренного сустава — один из самых известных и пугающих пороков развития молодых мам. С ним связано множество слухов и домыслов, которые только вредят здоровью детей и часто усугубляют проблему, если доверчивая мать начинает самоотверженно бороться с патологией. На самом деле ничего плохого в этом нет, если вовремя проконсультироваться с детским ортопедом и следовать его советам. Сустав окончательно сформируется через несколько месяцев, и дисплазия (в большинстве случаев) исчезнет бесследно.
Содержание
- 1 Что такое дисплазия тазобедренного сустава
- 2 Симптомы дисплазии
- 3 Кто входит в группу риска
- 4 Какой врач диагностирует дисплазию
- 5 Что нужно делать родителям при физиологически незрелых суставах у новорожденного
- 6 Дисплазия тазобедренного сустава у взрослых
- 7 Дисплазия тазобедренного сустава: симптомы и методы лечения
- 8 Общие сведения
- 9 Причины возникновения дисплазии тазобедренных суставов у детей и взрослых
- 10 Патогенез
- 11 Разновидности заболевания
- 12 Симптомы дисплазии тазобедренного сустава, выявляемые при осмотре
- 13 Диагностика
- 14 Лечение дисплазии тазобедренного сустава у детей и взрослых
- 15 Прогнозы лечения
- 16 Вероятные осложнения
- 17 Как предотвратить болезнь?
Что такое дисплазия тазобедренного сустава
Дисплазия — это врожденное недоразвитие суставного аппарата, которое выражается в несоответствии размеров и положения вертлужной впадины и головки бедренной кости (проксимального эпифиза бедренной кости). В первую очередь, нормальный сустав — это впадина (суставная ямка) в тазовой кости, которая содержит полушарие (округлая головка кости). На момент рождения эта суставная система обычно состоит из хрящевой ткани (она не окостеняет), но форма и взаимное расположение элементов напоминают тазобедренный сустав взрослого человека.
При дисплазии вертлужная впадина недоразвита: тупая или уплощенная. А головка бедренной кости меньше по размеру, чем суставная ямка, в которой ее нужно удерживать, а не прыгать. Кроме того, в большинстве случаев недоразвиты оба элемента сустава — костная шишковидная железа и полость. Также может быть варусный или вальгусный сустав шейки бедра. В первом случае шейно-диафизарный угол ниже нормы, во втором — выше нормы. Все это приводит к нарушению конгруэнтности суставных поверхностей, то есть сустав не вращается свободно в полости, а «висит» и падает с нее.
следует разделять понятия физиологически незрелый сустав (задержка развития) и дисплазия (нарушение развития) с врожденным вывихом бедра. Несформированный тазобедренный сустав можно вернуть в норму простейшими методами: широкими повязками, мягкими ортопедическими подушками, лечебной гимнастикой и массажем. При дисплазии используются различные десны, брекеты Павлика. В сложных случаях используются хирургические методы лечения. Например, если вертлужная впадина не увеличивается в размерах пропорционально разрастанию костного эпифиза, головка выпрыгивает из суставной ямки или выходит за ее пределы и т.д.
Симптомы дисплазии
Клинические симптомы дисплазии тазобедренного сустава можно отметить по следующим признакам:
- ягодицы, пах, коленные складки асимметричны (разные по глубине, длине, на разной высоте)
- бедро ограничено в движении, т е ноги не широко разведены в стороны при согнутых коленях
- одно бедро короче другого (отмечается складками на коленях)
- при подъеме ног появляется симптом поскользнуться
Однако ни один из клинических симптомов не является основанием для постановки диагноза. Если травматолог-ортопед заподозрит патологию, он отправит на обследование: УЗИ или рентген.
Кто входит в группу риска
Следующие факторы увеличивают вероятность порока развития:
- дисплазия тазобедренного сустава у близкого родственника
- казенное предлежание
- нарушения развития с диспластическими осложнениями, изменениями костей и мягких тканей. В этом случае дисплазия часто связана с врожденной деформацией стоп, ригидностью шеи, волчьей пастью и т.д.
- осложненная беременность, связанная с вирусными и бактериальными инфекциями, серьезными заболеваниями и приемом лекарств
- первая беременность
- преждевременные роды
- родители, проживающие в экологически неблагоприятном районе. Есть данные, что в регионах с плохой экологией уровень пороков развития увеличивается в 4-6 раз и более
- токсикоз у матери при беременности
Данные о распространенности дисплазии тазобедренного сустава существенно разнятся. Одни источники утверждают, что в России патология встречается у 2-10% новорожденных, другие называют цифру 20-25%. Свою роль в этом играет и гипердиагностика. Чтобы не пропустить серьезную патологию, иногда недостаточно опытные ортопеды интерпретируют предвывих и незрелый сустав как дисплазию, увеличивая статистику заболеваемости.
Какой врач диагностирует дисплазию
Неонатолог — первый врач в жизни новорожденного, который обязательно должен провести анализы для выявления симптома Барлоу и симптома Ортолани. Это тест для выявления выскальзывания головки бедренной кости из суставной впадины и смещения вывиха — по сути, это два противоположных действия, предложенных разными врачами для диагностики дисплазии. Но именно комплекс этих двух тестов дает наиболее точное представление о состоянии тазобедренного сустава малыша.
Если неонатолог обнаруживает малейшие признаки дисплазии, необходимо показать новорожденного травматологу-ортопеду до 3-4 недель жизни. Только в этом возрасте нарушения развития диагностируются практически точно без инструментальных методов. В 12 месяцев рекомендуется пройти второе УЗИ (первое или второе), чтобы убедиться, что сустав хорошо сформирован.
Что нужно делать родителям при физиологически незрелых суставах у новорожденного
Многие дети рождаются с недоразвитыми суставами, особенно если они рождаются недоношенными. Поэтому педиатры всего мира активно продвигают широкое пеленание. Сустав может правильно сформироваться только в том случае, если голова находится в вертлужной впадине и мышцы ребенка не атрофируются без движения, а укрепляются. Поэтому широкие одноразовые подгузники, футболки-шлейки, в которых ребенок лежит почти вертикально с разведенными ногами, эргономичные рюкзаки — лучшая профилактика врожденной дисплазии тазобедренного сустава у всех новорожденных. И даже если врачи сказали, что малыш абсолютно здоров.
Также ребенку рекомендуется делать гимнастику и массаж. Но рекомендуется, чтобы это сделал врач. Потому что неумелые действия могут только навредить малышу.
При дисплазии категорически противопоказано:
- плотно пеленать малыша, выпрямляя ножки
- заниматься динамической гимнастикой для новорожденных
- пытается поставить ребенка на ноги без разрешения врача
- несанкционированное снятие шин или брекетов, предварительно назначенных ортопедом-травматологом
Дисплазия тазобедренного сустава у взрослых
Дисплазия приводит к нарушению биомеханики тазобедренного сустава и влияет на опорно-двигательный аппарат. Несоответствие бедренной полости и головки (несоответствие формы и размеров) неравномерно увеличивает нагрузку на вертлужную впадину. А с появлением других сопутствующих факторов (гормональный дисбаланс у женщин во время беременности, снижение физической активности и мышечная слабость, травмы) развивается диспластический коксартроз (дегенеративный деформирующий остеоартроз). Поэтому все пациенты с диагнозом врожденная дисплазия должны наблюдаться у ортопеда-травматолога и периодически проходить УЗИ, МРТ или КТ.
Дисплазия тазобедренного сустава: симптомы и методы лечения
Под дисплазией тазобедренного сустава (ДГ) понимается отклонение от нормального развития сустава, которое является врожденной патологией, приводящей к разного рода травмам. Медицинская практика показывает, что недоразвитие суставов часто возникает в сочетании с недостаточно сформированной соединительной тканью.
На ранних стадиях может проявляться визуально заметной асимметрией кожных складок или укорочением / ограничением подвижности нижней конечности.
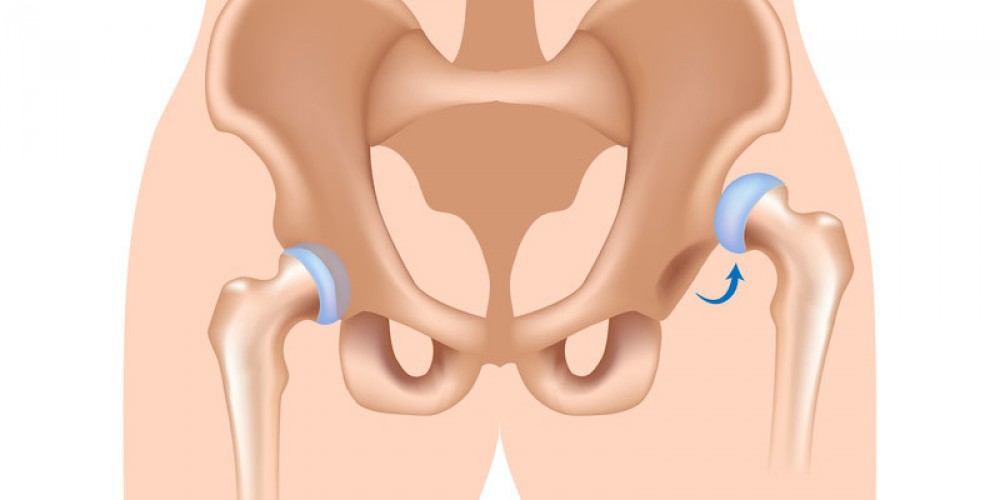
Как следствие, принято отмечать хроническую боль, выраженную хромоту, повышенную утомляемость пораженной конечности.
Диагностика патологического заболевания проводится с учетом особенностей, а также результатов инструментальных методов исследования.
При лечении дисплазии тазобедренного сустава используются специализированная корректирующая гимнастика, фиксация и комплекс медикаментозной терапии.
Общие сведения
Дисплазия тазобедренного сустава — врожденное патологическое заболевание, которое выступает причиной появления вывиха (подвывиха) бедра у новорожденного.
В каждом клиническом случае имеющаяся степень недоразвития сустава может несколько отличаться (можно проследить как серьезные нарушения, так и повышенную подвижность).
Во избежание осложнений важно диагностировать и лечить заболевание представленного типа как можно скорее, сразу после рождения и в первые месяцы жизни человека.
По современным данным, дисплазия тазобедренного сустава — одна из самых частых врожденных патологий. Специалисты в области травматологии и ортопедии отмечают, что из 1000 детей нарушение встречается в 2-3% случаев.
Женская половина человечества более подвержена заболеванию, чем мужская, на которую приходится до 80% диагностированных случаев.
Причины возникновения дисплазии тазобедренных суставов у детей и взрослых
Возникновение расстройства может быть предопределено сочетанием сразу нескольких причин.
Хорошо прослеживается наследственная предрасположенность: патологическое нарушение в 10 раз чаще встречается у пациентов, родители которых имели патологические нарушения тазобедренного сустава.
Высокие риски рождения новорожденного с исследуемой патологией в предлежании (тазовой).
Риски заболевания наиболее высоки у детей, матери которых во время беременности перенесли тяжелый токсикоз или гинекологические заболевания. В группу факторов риска также входят маловодие и относительно большой размер плода.
Многочисленные исследования предполагают связь между заболеваемостью и благоприятными условиями окружающей среды в регионе проживания пациента. Согласно полученным данным, в загрязненной среде заболевание возникает в несколько раз чаще, чем в регионах с благоприятной экологической обстановкой.
Также стоит отметить, что на прогрессирование патологии также могут влиять традиционные особенности пеленания новорожденных. Если новорожденные родители отказываются пеленать и ножки малыша находятся в естественном положении, диагноз ставится в несколько раз реже, чем там, где младенцев принято плотно пеленать.
Патогенез
Глядя на устройство тазобедренного сустава, можно определить два ключевых элемента, из которых он состоит: головка бедра и вертлужная впадина. В верхней части полости находится налет из хрящевой ткани, за счет чего увеличивается площадь соприкосновения суставных поверхностей.
При нормальном развитии тазобедренный сустав ребенка значительно отличается от сустава взрослого: вертлужная впадина более плоская, почти вертикальная, а связки невероятно эластичные.
Нарушения тазобедренных суставов приводят к невозможности удержания элементов сустава в естественном положении, что приводит к их неизбежному смещению. В ситуации, когда головка бедра поднимается максимально высоко, происходит вывих.
Длительное отсутствие мер по исправлению патологически аномального положения костей может вызвать скопление соединительной и жировой ткани в вертлужной впадине, что усугубляет ситуацию и может сделать невозможным вправление.
Разновидности заболевания
Сегодня принято выделять несколько видов дисплазии тазобедренного сустава, в том числе:
- вертлужная впадина — нарушение развития исключительно вертлужной впадины (уплощение, уменьшение в размерах). При этом наблюдается значительное недоразвитие хрящевой границы;
- дисплазия бедренной кости — при нормальном развитии шейка бедра соединяется со своим телом под определенным углом, уменьшением или увеличением, что приводит к прогрессированию патологических процессов;
- ротационный — имеет прямую связь с нарушением положения анатомических структур в плоскости горизонтального типа. При нормальном развитии оси движения суставных элементов не совпадают. При увеличении амплитуды перекоса осей, превышающей норму, естественное положение бедренной кости существенно нарушается.
Симптомы дисплазии тазобедренного сустава, выявляемые при осмотре
Признаки дисплазии тазобедренного сустава у детей в основном выявляются при визуальном осмотре. Их также определяют как основные симптомы патологии. Это включает:
- Нарушение классической конфигурации и глубины кожных складок. Визуальный осмотр складок под ягодицами, в подколенных впадинах и в паху позволяет сделать выводы об общем развитии конечностей. В норме все складки должны быть на одном уровне.
- Симптом не может быть единственным основанием для диагностики, так как у большинства новорожденных складки еще имеют небольшие различия. Укорочение конечности. Один из надежных признаков, который возникает исключительно в тяжелых случаях, в условиях полностью сформировавшегося вывиха. Контроль симптомов осуществляется путем вытягивания ног ребенка относительно положения на уровне коленной чашечки.
- Симптом скольжения («щелчок» или Маркса-Ортолани). Самый надежный и точный способ определения патологии, который реализуется довольно просто: пациент лежит на спине, врач обхватывает нижние конечности так, чтобы большие пальцы выходили изнутри, а остальные — снаружи. Затем делается попытка развести конечности в стороны. Не нарушая конфигурации бедра, малыш может практически полностью лежать на поверхности стола. При патологии бедро на стороне поражения отводится только до определенной точки, при достижении которой происходит заметный «щелчок».
- Ограничение степени отведения конечности. Проявление этого симптома можно проследить только после 2-3 недельного возраста, когда можно практически полностью опустить на стол здоровую конечность ребенка, но не пораженную. Устойчивость диагноза в пожилом возрасте также прослеживается по нарушению походки. Кроме того, когда ребенок находится в положении «стоя», отмечается асимметрия ягодиц, а также паховой и подколенной складок.
Диагностика
Диагноз обычно ставится в больнице по признакам дисплазии тазобедренного сустава у детей, но может быть поставлен позже. К проблеме диагностики может обратиться врач-педиатр или узкопрофильные специалисты, в том числе детский ортопед.
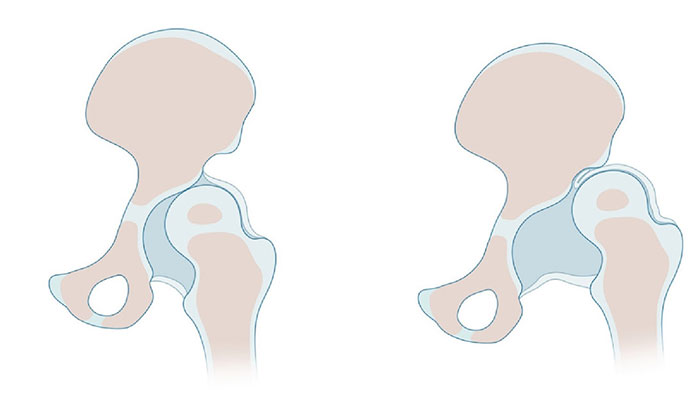
При необходимости уточнения характеристик используются дополнительные методы исследования. Рассмотрим их подробнее.
Рентгенологическая диагностика
У детей есть особенности строения позвоночника, что предполагает отсутствие окостенения некоторых компонентов тазобедренного сустава. На месте бедренной кости и костей таза находится хрящевая ткань, которая практически не поддается рентгенологическому исследованию.
Для оценки правильности конфигурации анатомических структур используются специальные схемы, включающие выполнение рентгенограмм в прямой проекции с нанесением вспомогательных линий, имеющих название и очерченных в определенном месте:
- средняя линия: прямая вертикальная линия, проходящая через центр крестца;
- линия Хильгенрейнера — это прямая горизонтальная линия, проходящая через верхний внешний край вертлужной впадины;
- линия Перкина — вертикальная прямая линия, проходящая через верхний внешний край вертлужной впадины;
- линия Шентона прямая, продолжая край запирательного отверстия тазового сустава.
Уровень сформированности тазобедренного сустава определяется вертлужным углом, нормальными показателями которого считаются:
- при рождении — 25-29°;
- в год — для мальчиков до 18,5 °, для девочек до 20°;
- в возрасте 5-15 °, независимо от пола.
Ультразвуковая диагностика
Ультразвуковая диагностика предполагает использование ультразвукового метода и активно применяется при диагностике детей в возрасте до 1 года.
Главное преимущество этой методики — достижение оптимальных и точных результатов без вреда для организма малыша. Противопоказаний к этому виду процедуры нет.
Показаниями к УЗИ считаются:
- наличие факторов, относящих пациента к группе риска;
- определение внутренних характеристик.
В процессе диагностики врач делает снимок, результаты которого во многом напоминают результаты рентгенологического исследования в переднезадней проекции.
При формировании заключения диагностической процедуры представленного типа оцениваются следующие показатели:
- альфа-угол — оценивает степень сформированности и позволяет определить наклон вертлужной впадины (ее костной части);
- бета-угол — помогает оценить степень образования и угол наклона вертлужной впадины (ее хрящевой части).
Ультразвук является предпочтительным методом исследования при подозрении на дисплазию у детей младшего возраста из-за безопасности и информативности результатов.
Лечение дисплазии тазобедренного сустава у детей и взрослых
Заболевание имеет ряд особенностей, которые могут привести к серьезным последствиям, поэтому рекомендуется как можно скорее начать лечение.
Сегодня существует несколько направлений лечения дисплазии тазобедренного сустава, комплексное применение которых позволяет предотвратить осложнения и создать условия для успешного лечения.
Физиотерапия
Физиотерапевтическое лечение благотворно влияет на состояние тазобедренного сустава при дисплазии. В качестве лечебно-реабилитационных мероприятий могут быть назначены:
- электрофорез с кальцием, фосфором и йодом;
- прохладные ванные комнаты;
- воздействие ультрафиолета.
Количество и продолжительность процедур определяет лечащий врач, в соответствии с имеющейся клинической картиной.
Медикаменты
Заболевания опорно-двигательного аппарата для ускорения лечения и получения максимально быстрых результатов предполагают прием группы препаратов разного типа.
Определение конкретных препаратов, продолжительность их приема и, конечно же, дозировка определяется исключительно лечащим врачом с учетом особенностей лечения и возраста пациента.
Особую роль в излечении заболеваний опорно-двигательного аппарата играют хондропротекторы, одним из самых эффективных среди которых считается препарат «Артракам». С их помощью поврежденные ткани быстрее регенерируют, что предотвращает регресс и улучшает функциональность пораженного сустава.
Оперативное вмешательство
В некоторых случаях дисплазии требуется хирургическое вмешательство. Показаниями к применению радикального метода лечения являются:
- поздняя диагностика патологии (после первого года жизни);
- наличие анатомических дефектов;
- защемление хрящевой ткани;
- сильное смещение костей, без возможности их сокращения закрытым способом.
Стоит отметить, что хирургическое лечение может привести к большому количеству осложнений, поэтому важно своевременно выявить проблему.
Лечебная физическая культура (ЛФК)
Лечебная гимнастика — неотъемлемая часть консервативного лечения заболевания. Использование упражнений рекомендуется не только во время лечения, но и на этапе реабилитации.
При лечении дисплазии у пациентов до года физиотерапия проводится пассивно, как элемент комплексного лечебного массажа.
Применение ортопедических конструкций
Под ортопедической конструкцией, как правило, подразумеваются стремена Павлика, которые являются большой разработкой чешского врача с 1946 года. Конструкция достаточно мягкая, чтобы ребенок мог свободно двигать конечностями.
В состав ортопедического решения входят такие конструктивные элементы, как:
- грудная повязка;
- повязка, прикрепленная к голени;
Существуют и другие виды ортопедических конструкций, в том числе: трусики Фрейка, шина Виленского, шина ЦИТО и др.
Прогнозы лечения
Своевременное и качественное лечение патологических изменений предполагает положительный прогноз.
Отсутствие или недостаточность лечения, отклонение от курса, определенного лечащим врачом, или отказ от лечебных процедур могут привести к серьезным последствиям, в том числе к развитию тяжелого деформирующего остеоартроза.
Бывают случаи, когда пациенты с дисплазией живут, не подозревая о наличии болезни. В ситуации, когда патология обнаруживается случайно при рентгенологическом обследовании, важно обеспечить постоянное наблюдение у ортопеда (не реже одного раза в год).
В целях сохранения качества жизни рекомендуется проводить своевременные профилактические осмотры всех новорожденных, а также проводить комплексное и при этом своевременное лечение выявленного недуга.
Вероятные осложнения
Отсутствие лечения с небольшими изменениями может протекать незаметно, совсем незаметно, но не без последствий. В период от 25 до 55 лет у пациента с рассматриваемым диагнозом значительно повышается риск диспластического коксартроза, первичные симптомы которого начинают проявляться на фоне значительного снижения двигательной активности.
Ключевыми особенностями такого неприятного осложнения считаются острая начальная стадия и интенсивность прогрессирования. Патология проявляется в виде не только неприятных ощущений, локализованных в определенном отделе АФС, но и болевого синдрома, а также значительного ограничения подвижности конечностей.
Врожденный вывих бедра, который не исправляется со временем, может вызвать образование нового дефектного сустава, в дополнение к которому происходит укорочение конечности и нарушение мышечной структуры.
Как предотвратить болезнь?
В качестве основных профилактических мер по предупреждению возникновения заболевания и его прогрессирования в целом рекомендуется:
- ранняя диагностика, направленная на определение всех видов патологий опорно-двигательного аппарата (ортопедическое обследование в роддоме, УЗИ, рентгенологическое исследование);
- применение техники свободной повязки: тугая повязка может спровоцировать развитие болезни. Лучше придерживаться принципов сохранения естественного положения конечностей (согнуты в бедрах, разведены в стороны);
- для переноски ребенка использовать шлейку — ношение детей на боку или спине от родителей считается достаточно физиологичным положением;
- покупка подгузников большего размера — использование больших подгузников создаст своеобразную ортопедическую конструкцию, которая способствует правильному формированию опор АПС;
- посещение занятий по массажу и выполнение гимнастических упражнений — курсы из 10-15 занятий с оптимальным интервалом в месяц в сочетании с ежедневным общим массажем укрепят мышечную структуру, ограничивающую подвижность.
Простые рекомендации по профилактике заболеваний опорно-двигательного аппарата помогут создать условия для поддержания высочайшего уровня качества жизни.
Вы хотите, чтобы ваш ребенок был здоров? Не игнорируйте рекомендации и совершайте систематические посещения врача, что позволяет не только вовремя выявить, но и своевременно устранить патологию опорно-двигательного аппарата.
