 Мужское бесплодие — это неспособность организма производить достаточно спермы для оплодотворения или нарушение функциональности мужских половых клеток.
Мужское бесплодие — это неспособность организма производить достаточно спермы для оплодотворения или нарушение функциональности мужских половых клеток.
Выделяют два типа этого заболевания: относительное и абсолютное бесплодие. При абсолютном бесплодии шансы на зачатие ребенка минимальны, в отличие от относительного бесплодия: своевременная диагностика и лечение такой проблемы в большинстве случаев дает положительный результат.
Мужское бесплодие бывает двух форм:
- Секреторная форма — выработка недостаточного количества половых клеток, снижение активности сперматозоидов, патология в их строении.
- Экскреторная форма — проблемы с проницаемостью половых клеток.
По статистике каждая десятая супружеская пара страдает бесплодием, причем в половине случаев причина не женского, а мужского пола. Насколько серьезна проблема мужского бесплодия? В чем его причины и есть ли надежды на выздоровление и зачатие здорового ребенка?
Содержание
- 1 Причины мужского бесплодия
- 2 Симптомы
- 3 Можно ли вылечить бесплодие у мужчины?
- 4 Современные возможности лечения мужского бесплодия
- 5 Общие аспекты мужского бесплодия
- 6 Этиология и патогенез
- 7 СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ МУЖСКОГО БЕСПЛОДИЯ
- 8 ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА В МУЖСКОМ БЕСПЛОДИИ
- 9 Следует выделить 2 основных источника бактериального инфицирования.
Причины мужского бесплодия
Факторы, которые могут спровоцировать наступление бесплодия у мужчины, могут быть разными:
- Травма паха, грыжевое образование, воспаление придатков, яичек.
- Варикозное расширение вен яичек или мошонки, приводящее к нарушению кровообращения. При этом значительно снижается качество и количество продуцируемых половых клеток, что становится причиной нарушения мужской репродуктивной функции.
- Отечность яичек.
- Осложнения после перенесенных инфекционных заболеваний (например, паротита).
- Нарушение проходимости семенных протоков. Часто причиной этого является наличие заболевания, передающегося половым путем.
- Патология яичек, проблемы с эякуляцией.
Причины мужского бесплодия разные. Только комплексная диагностика и своевременное устранение факторов, негативно влияющих на репродуктивную функцию мужчины, могут дать шанс зачать здорового ребенка.
Симптомы
В большинстве случаев основным признаком мужского бесплодия является невозможность зачать ребенка. Иногда гормональный дисбаланс или заболевания могут спровоцировать проблему, в результате чего возникает непроходимость семенных путей. Признаками бесплодия также могут быть:
- Проблемы с эякуляцией, эректильная дисфункция.
- Болезненные ощущения в области яичек.
- Признаки гормональных нарушений.
- Низкое количество сперматозоидов в сперме.
Можно ли вылечить бесплодие у мужчины?
 Благодаря достижениям современной медицины мужское бесплодие можно вылечить. Для этого используются различные методы:
Благодаря достижениям современной медицины мужское бесплодие можно вылечить. Для этого используются различные методы:
- Если в семени нет живых половых клеток, их берут из яичка и используют в процессе ЭКО. Эффективность этого метода составляет более 60 процентов, и огромное количество супружеских пар уже испытали его действие на себе.
- Также популярен метод осеменения, при котором мужская сперма вводится в шейку матки женщины. Этот метод позволяет ввести в женский организм весь объем эякулята, а не его часть, как при половом акте, что значительно увеличивает шансы на успешное оплодотворение.
Не всегда для того, чтобы вылечить бесплодие у мужчины, необходимо прибегать к методам искусственного зачатия. Есть и другие эффективные методы лечения. С их помощью устраняются факторы, отрицательно влияющие на способность мужчины зачать ребенка.
Семенную непроходимость у людей или варикозное расширение вен можно исправить хирургическим путем. Также врач может назначить гормональные препараты, антибиотики, назначить иммунокорригирующую терапию и т.д.
Проблема мужского бесплодия очень серьезна, но благодаря современной медицине устранить ее возможно. Своевременный визит к врачу и ответственность в процессе лечения значительно увеличивают шансы на зачатие здорового ребенка.
Современные возможности лечения мужского бесплодия
Общие аспекты мужского бесплодия
Мужское бесплодие — это патологическое состояние сперматозоидов, при котором мужчина становится неспособным зачать ребенка независимо от возможности полового акта.
На бесплодие в семье приходится 15-20% всех браков. Брак считается бесплодным, если в течение 1 года регулярной (незащищенной) половой жизни в семье нет беременности. Актуальность этого вопроса по отношению к семье сложно переоценить, тем более что каждый четвертый развод происходит из-за бесплодия мужа или жены. В связи с этим обследование супружеской пары на бесплодие должно быть взаимным и комплексным: муж осматривается урологом-андрологом, жена — гинекологом (по возможности, гинекологом-репродуктологом). Важно, чтобы андролог и гинеколог были проинформированы об обследовании и лечении обоих супругов. Следует отметить, что конечный результат терапии бесплодия в браке во многом зависит от объективности обследования супругов и точности диагноза, а важнейшим звеном является совместная работа и личные контакты медицинских специалистов, участвующих в лечении.
Важнейшим фактором при определении мужского фактора бесплодия у супружеской пары является выбор времени начала обследования, наиболее объективной схемы обследования для мужчины и рациональных методов лечения при необходимости. Многие супружеские пары начинают беспокоиться после нескольких месяцев беременности, и в таких ситуациях не следует ожидать беременности, не осмотрев мужа. Обследование мужчины следует проводить всякий раз, когда у пациента есть основная жалоба на невозможность зачать ребенка. Это обследование должно быть неинвазивным и недорогим. Интересно, что в половине случаев первичного бесплодия, когда обследовалась и лечилась только жена, спермограмма мужа показывала патологические изменения, которые могли вызвать бесплодие.
Фертильность или плодовитость мужчины зависит от свойств его спермы, количества и качества содержащихся в ней сперматозоидов. Сперма, эякулят (эякулят-сыпь) — это смесь выделений из яичек и их придатков, а также добавочных желез мужских половых путей (семенные пузырьки, простата, железы Купера и Литтре), выделяющихся во время полового акта или мастурбации. Это мутная, беловатая, опалесцирующая масса с желтоватым оттенком, вязкая масса, состоящая из семенной жидкости (плазмы) и сперматозоидов. В состав семенной жидкости эякулята входят секреты предстательной железы и семенных пузырьков, желез Купера и Литтре. Объем эякулята зависит от индивидуальных особенностей мужчины, частоты и регулярности полового акта. В норме количество эякулята колеблется от 1 до 6 мл. Семя здорового человека щелочное; его pH варьируется от 7,0 до 7,6, что гарантирует нормальную подвижность сперматозоидов, их выживание в кислой среде влагалища женщины, где pH составляет 4,5. Активная подвижность сперматозоидов из-за щелочной реакции сперматозоидов (pH которой составляет около 7,5) помогает им достичь матки. Зрелый и морфологически нормальный сперматозоид постепенно движется в прямолинейном направлении, встречаясь с женской яйцеклеткой. В 1 мл семенной жидкости здорового мужчины содержится от 15 до 100 миллионов сперматозоидов. Нормальная сперма обычно содержит 50% или более подвижных форм сперматозоидов, от 15 до 20% их неподвижных форм, 60% и более — зрелых форм сперматозоидов. В эякуляте вместе с нормальными сперматозоидами всегда есть патологические формы, морфологически измененные (около 15-20%). Кроме того, семенная жидкость содержит различные биохимические вещества, нормальная концентрация которых обеспечивает жизнеспособность и движение сперматозоидов: белки, определенное количество аминокислот, остаточный азот, углеводы (глюкоза, фруктоза, инозитол), органические кислоты, лимонная кислота, основания (сперматозоиды), ферменты (фосфатаза, гиалуронидаза). Важность некоторых из этих веществ для жизнеспособности сперматозоидов однозначно и несомненно доказана. Например, фруктоза, вырабатываемая в семенных пузырьках, необходима для сперматозоидов как энергетический субстрат для их подвижности. Такое вещество, как лимонная кислота, синтезируемое в простате, способствует разжижению эякулята, активации фермента гиалуронидазы, что, в свою очередь, способствует своевременному проникновению сперматозоидов в зрелую яйцеклетку.
Этиология и патогенез
Согласно современным представлениям репродуктивной медицины различают 4 формы мужского бесплодия.
- Секреторное бесплодие, связанное с заболеванием яичек
- Экскреторное бесплодие, не связанное с заболеванием яичек.
- Смешанная форма бесплодия — это сочетание секреторной и выделительной форм.
- Идиопатическое бесплодие — это состояние, при котором беременность не наступает при отсутствии генитального заболевания.
Первичная секреторная патология яичек может быть вызвана врожденными пороками развития половых органов (аномалии яичек, крипторхизм, варикоцеле, синдром Клайнфельтера, синдром Дель Кастильо), отдаленными последствиями хирургического лечения (герниопластика, орхидопексия, гидроцеле и др.)), инфекционно-воспалительные заболевания (осложненное течение паротита в виде орхита, эпидидимита, туберкулеза и др.), нарушения пищевого фактора (недоедание, голод), воздействие ионизирующего излучения, профессиональная интоксикация (ртуть, фосфор, алкоголь и др.)).). Вторичные поражения яичек тесно связаны с патологическими изменениями в тех железах, которые находятся в тесной гормональной связи с яичками, гипофизом, надпочечниками и щитовидной железой.
Экскреторные варианты мужского бесплодия встречаются гораздо чаще, чем секреторные формы, и, как правило, его причинами могут быть хронические воспалительные заболевания или пороки развития гонад, придатков яичка и семявыносящего протока (уретрит, простатит, везикулит, эпидидимит, фуникулит, семявыносящий проток, кисты), опухоли, стриктуры, некоторые формы гипоспадии и др.). Смешанные (экскреторно-токсические) варианты бесплодия имеют длительно приобретенный характер и, как правило, должны рассматриваться в контексте патологических изменений сперматозоидов вследствие инфекционно-воспалительных заболеваний малого таза.
Лечение обязательно должно исходить из этиопатогенеза заболевания
Консервативное лечение бесплодия — процесс непростой и достаточно длительный, требующий терпения не только от врача, но и от пары. К общим принципам укрепляющей терапии относятся устранение профессиональных вредностей, нормализация ритма сна и отдыха, занятия спортом, полноценное питание и ограничение алкоголя. При лечении воспалительных заболеваний мужских половых органов необходимо учитывать, что для достижения гигиены и восстановления оплодотворяющей способности сперматозоидов иногда требуется несколько месяцев непрерывного лечения
Консервативная терапия экскреторной и смешанной (экскреторно-токсической) форм бесплодия перспективнее его секреторных форм и во многих клинических случаях при условии адекватного и комплексного лечения приводит к положительному результату. Если наличие сперматогенеза в яичках доказано, процесс лечения начинается с устранения выделительно-токсических причин. Лечение идиопатического бесплодия является наиболее трудоемким и трудоемким. Режим половой жизни при бесплодии имеет свои особенности: половая жизнь без презерватива возможна в течение 3-4 дней до, после и во время предполагаемой овуляции жены; в остальное время — использовать только презерватив, чтобы избежать контакта кожи и слизистых оболочек половых органов жены со спермой мужа. При лечении верифицированного гипогонадизма часто оправдано использование таких гормонов, как гонадотропины. Для компенсации гипофункции передней доли гипофиза назначают препараты ФСГ (фолликулостимулирующий гормон). При дефиците ФСГ назначают сывороточный гонадотропин и его аналоги, часто в сочетании с тестостероном и витаминами. Если дефицит подтвержден, назначаются препараты ХГЧ, которые по своему биологическому действию близки к ЛГ (лютеинизирующий гормон аденогипофиза). Применяется в течение 1,5-2 месяцев, при необходимости (строго по показаниям) 2-4 цикла стимуляции в год. При первичном гипогонадизме вследствие врожденного заболевания яичек (синдром Клайнфельтера, Дель Кастильо и др.) Прогноз неблагоприятный; в этих случаях супружеским парам рекомендуется подумать об усыновлении ребенка. При неэффективности консервативной терапии или абсолютных показаниях одного из супругов часто поднимается вопрос о необходимости использования методик ВРТ.
Профилактика патоспермии требует обширной оздоровительной и просветительской работы педиатров, детских урологов-андрологов и родителей. Основная профилактика — это ранняя диагностика и своевременное лечение нарушений и заболеваний половых путей. Хирурги-урологи, выполняющие операции в пахово-мошоночной области, должны помнить о негативном влиянии на сперматогенез нарушения кровоснабжения яичек, поэтому такие операции следует проводить строго по показаниям и максимально неинвазивно по отношению к сосудисто-нервным тканям связки, относящиеся к яичкам. Адекватная терапия в детском и подростковом возрасте инфекционных заболеваний, таких как: эпидемический паротит, токсоплазмоз, бруцеллез и др. — физиологическая гарантия сохранения и функционирования сперматогенного эпителия семенников в репродуктивном возрасте.
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ МУЖСКОГО БЕСПЛОДИЯ
Cекреторная форма
Наиболее сложной и трудно поддающейся лечению является секреторная форма мужского бесплодия, в основе которой лежат различные формы гипогонадизма, среди которых первичный (гипергонадотропный) гипогонадизм составляет 97-98% и лишь 2-3% — вторичный гипогонадизм (гипогонадотропный). В целом в структуре мужского бесплодия истинные секреторные нарушения сперматогенеза составляют около 10.
Эффективность и прогноз лечения секреторной формы полностью зависят от исходного состояния сперматогенного эпителия яичек в начале лечения.
- Врожденные, генетически детерминированные формы первичного гипогонадизма (синдром Клайнфельтера, синдром Дель Кастильо, синдром анорхизма, патология репродуктивной системы, связанная со снижением половой дифференциации) совершенно бесперспективны с точки зрения восстановления фертильности).
- Приобретенные первичные формы гипогонадизма прогностически благоприятны с точки зрения восстановления репродуктивного потенциала. Приобретенные до полового созревания (из-за травмы яичка, лучевой терапии, орхита или эпидидимита и т.д.), Эти формы гипогонадизма клинически протекают с серьезными изменениями спермограммы, вплоть до азооспермии или олигозооспермии IV степени. В дальнейшем при сохранении потенциала сперматогенного эпителия, при адекватной гормональной терапии и обязательном динамическом мониторинге функции яичек у некоторых пациентов можно добиться увеличения количества сперматозоидов. Улучшение количественных показателей спермограммы наблюдается только в 20-25% случаев, отсутствие положительных сдвигов часто наблюдается при олигозооспермии III-IV степени. Консервативное лечение первичного гипогонадизма следует проводить курсами по 2-3 месяца с интервалами, не превышающими одного года.
Вторичный гипогонадизм встречается гораздо реже, чем первичный гипогонадизм, и его отдельные формы, как врожденные (врожденный пангипопитуитаризм, гипофизарный карликовость), так и приобретенные, клинически проявляются общими соматическими и неврологическими симптомами, настолько серьезными, что пациентов меньше интересует проблема возможного бесплодия. Заместительная терапия гонадотропными гормонами является патогенетической и часто в большинстве случаев дает некоторые положительные изменения в спермограмме.
Низкая эффективность консервативного лечения секреторного мужского бесплодия объясняется изоляцией, закрытием гонад как автономной саморегулирующейся системы. Окончательное формирование гонад, их созревание и функционирование достигается в возрасте 16-18 лет. Вот почему фармакологическое или иное вмешательство в эту систему у взрослого мужчины (проводимое даже под скрупулезным клиническим и лабораторным контролем) часто не дает положительных результатов. Воздействию извне препятствует наличие в яичках гемато-тестикулярного барьера, который завершает свое развитие в возрасте 13-14 лет и полностью изолирует сперматоциты от внешних неблагоприятных воздействий. До образования гемато-яичкового барьера, то есть до 13-14 лет, сперматогенный эпителий беззащитен и чувствителен к любым вредным внешним воздействиям и способен дегенерировать. Это причина возникновения необратимых патоморфологических изменений яичек при воздействии вредных воздействий в эмбриогенезе или в препубертатном периоде.
Этим объясняется низкая эффективность консервативного лечения секреторного бесплодия у взрослых. Поэтому необходимость его своевременной профилактики в детском возрасте (препубертатный возраст) возрастает).
Экскреторно-токсическая
Основными принципами лечения инфекционно-токсических (выделительных) форм бесплодия являются последовательные этапы терапии:
- 1 фаза — комплексное противовоспалительное лечение, включающее этиопатогенетическую и специфическую терапию, направленную на восстановление трофики и полноценного функционирования добавочных гонад.
- 2 фаза — стимуляция подвижности сперматозоидов витаминами, незаменимыми аминокислотами, биостимуляторами, ферментами, улучшающими обменные и энергетические процессы в половых железах. При гипоандрогении возможно проведение цикла стимуляции гонадотропинами с целью коррекции.
- 3 стадия: учитывая широкую распространенность урогенитальных вирусных инфекций, таких как цитомегаловирусная инфекция, вирус простого герпеса I и II типов, необходим адекватный курс противовирусной терапии. Эти вирусные инфекции передаются половым путем. В спермиологии есть термин: вирусное заражение спермы. Влияние мочеполовых вирусов на способность сперматозоидов к оплодотворению все еще обсуждается, однако следует отметить, что ЦМВ и ВПГ типов I и II могут сохраняться на протяжении всей жизни в ткани яичек, и их роль с точки зрения возможных репродуктивных проблем еще не определена были уточнены.
Сочетанное (секреторная + экскреторно-токсический вариант) или смешанное
Почти в 30-40% случаев мужского бесплодия встречается комбинированное бесплодие (смешанная форма), при котором патогенез гипогонадизации и патоспермии обусловлен морфологическими изменениями яичек (врожденного или приобретенного генеза), а также другими, следствием длительного воспаления добавочных гонад (приобретенный метаболический гипогонадизм).
Если в клинической картине сочетанного бесплодия преобладают нарушения секреции, то вместе с комплексной противовоспалительной терапией назначают стимуляцию сперматогенеза (витамин Е, биостимуляторы, дальнейшая гормональная терапия). При комбинированном бесплодии с преобладанием инфекционно-токсического (выделительного) компонента гормональная терапия целесообразна (при необходимости) только после проведения адекватной комплексной противовоспалительной терапии.
Гормональная терапия может использоваться только для коррекции доказанного дефицита андрогенов, который уже существует, или для поддержания сексуальной функции, если она нарушена. Супружеской паре в таком бесплодном браке непременно нужна психотерапевтическая подготовка к искусственному оплодотворению своего супруга (если у них есть способность к зачатию) донорской спермой. Если супруга абсолютно неспособна зачать ребенка, следует рекомендовать усыновление ребенка.
ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА В МУЖСКОМ БЕСПЛОДИИ
Правильное лечение хронических воспалительных заболеваний мочеполовых путей у мужчин всегда было достаточно сложной и сложной задачей в консервативной урологии и андрологии. В последнее десятилетие наблюдается рост воспалительных заболеваний органов малого таза (уретрит, простатит, везикулит, простатический везикулит, фуникулит, эпидидимит), которые, по статистике, являются наиболее частой причиной мужского бесплодия. Если принять во внимание относительно небольшое количество истинно секреторных (врожденных) форм мужского бесплодия, возникающих у мужчин в связи с приобретенными нарушениями фертильности в виде олиго и патоспермии, становится ясно, что приобретенные хронические воспалительные заболевания малого таза играют роль Доминирующая роль в снижении репродуктивного потенциала мужчин. Следует добавить, что факторы внешней среды (экология, курение и т.д.) как серьезные причины воспалительных заболеваний органов малого таза неустойчивы и в исключительных случаях могут влиять на фертильность.
Хронический вялотекущий воспалительный процесс в половых органах способствует нарушению в них кровообращения и, как следствие, нарушению их функции. В дальнейшем в течение нескольких лет реализован каскад патофизиологических механизмов, приводящих к нарушению синтеза и выработки тестостерона и эстрогенов, нарушению нейроэндокринных механизмов саморегуляции добавочных гонад, прогрессированию аутоиммунных процессов и фибросклеротические изменения тканей, нарушение синтеза ряда биологически активных веществ, что постепенно со временем приводит к:
- различные формы нарушения оплодотворяющей способности сперматозоидов, например, нарушение способности и акросомной реакции. Даже при нормозооспермии, но при наличии признаков воспаления в спермограмме мужчину нельзя считать полностью плодовитым.
- начало патоспермии, которая наблюдается у большинства пациентов.
- нарушение физико-химических свойств сперматозоидов: изменение pH, снижение активности протеолитических ферментов, отвечающих за разжижение сперматозоидов, снижение концентрации лимонной кислоты, фруктозы, лизоцима, ионов цинка.
- наличие микрофлоры и бактериальных токсинов в секрете гонад (с последующим их поступлением в сперму) приводит к агглютинации сперматозоидов.
- нарушение гемато-тестикулярного барьера и развитие антиспермального иммунитета.
В настоящее время при определении этиологического фактора воспалительной патологии урогенитального тракта упор делается на выявление инфекций, передающихся половым путем (бактерии, вирусы). Следует отметить, что благодаря широкому и неконтролируемому применению антибиотиков, в том числе в продуктах питания, микроорганизмы значительно сумели мутировать и эволюционировать в условиях мочеполовой системы макроорганизма и, зачастую, современных и чувствительных методов выявления стойких половозрелых заболеваний перенесенные заболевания не дают желаемого результата в виде лабораторного выявления возбудителя.
Однако существует ряд других, не менее важных этиологических факторов в патогенезе воспалительных заболеваний органов малого таза, которые приводят к снижению репродуктивной функции.
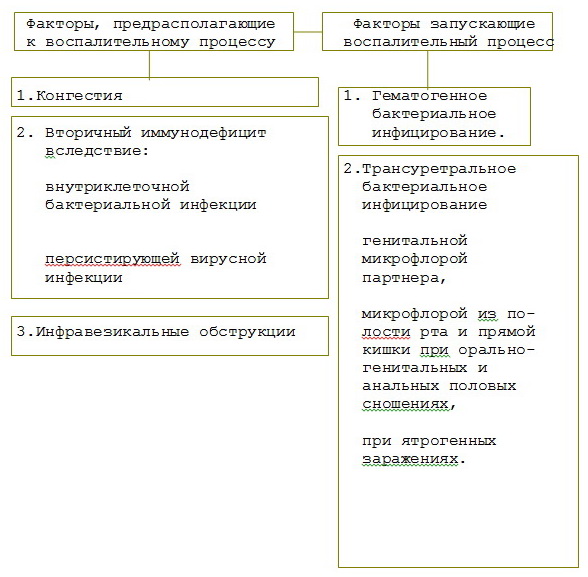
Инфекционный воспалительный процесс в урогенитальном тракте возникает по двум механизмам
- В первом случае патогенная ИППП вызывает острый уретрит, выявляемый клинически и лабораторно, что в дальнейшем приводит к возникновению восходящего воспалительного процесса. Этиопатогенетическая роль инфекции в этом случае бесспорна: при исследовании секрета уретры, секрета простаты, семенной жидкости выявляются лейкоцитоз и наличие заболеваний, передающихся половым путем; первичный воспалительный процесс начинается с клинической картины уретрита.
- Второй механизм более сложный. Возникновению инфекционно-воспалительного процесса в урогенитальном тракте предшествуют некоторые предрасполагающие факторы.
Выделим несколько основных групп:
- К первой группе факторов относятся сосудистые и морфофункциональные изменения органов малого таза, возникающие из-за застойных явлений в органах малого таза, нерегулярной половой жизни.
- Обструкция пузырей также является предрасполагающей причиной инфекционного воспаления. Во время мочеиспускания наблюдается ретроградный ток мочи в протоки и ацинусы предстательной железы из-за повышения внутриуретрального давления. Это может привести к инфицированию предстательной железы микрофлорой вышележащих мочевыводящих путей.
- Важнейшей предрасполагающей причиной воспалительного процесса урогенитального тракта является вторичный иммунодефицит, развивающийся на фоне медленной бактериальной внутриклеточной инфекции (хламидиоз, микоплазма, уреаплазма) и вирусной инфекции (генитальный герпес, цитомегаловирус). Заражение мочеполовых путей этими инфекциями приводит к характерному нарушению фагоцитарной активности, снижению иммуноглобулинов класса А, увеличению иммуноглобулинов класса G; нарушение Т-хелперного взаимодействия, а также некоторые морфофункциональные изменения в органах малого таза открывают путь инфицированию урогенитального тракта условно-патогенной бактериальной микрофлорой.
При развитии инфекционного процесса в мочеполовых путях по этому механизму клиническая картина уретрита отсутствует, венерические заболевания будут обнаруживаться значительно реже в соскобах из уретры, однако у пациентов будет клинически подтвержденный воспалительный процесс и в лабораторных условиях в простатико-пузырном комплексе или в органах мошонки.
При наличии перечисленных выше предрасполагающих факторов инфицирование урогенитального тракта условно-патогенной и банальной бактериальной микрофлорой в основном возможно двумя путями: уретральным и гематогенным.
Гематогенная инфекция чаще всего возникает из очагов ЛОР патологии, при заболеваниях прямой кишки с хроническими запорами, геморрое. Заражение по этому пути чаще всего возникает, когда уже есть значительные структурные изменения половых органов (застой, кальцификаты, аденома простаты).
Более значительным является трансуретральный путь заражения вторичной бактериальной микрофлорой.
Следует выделить 2 основных источника бактериального инфицирования.
- Широко распространенный бактериальный вагиноз у женщин. Часто у женщин, обследованных на предмет воспалительных заболеваний половых органов, бактериальный вагиноз выявляется в 25% случаев. Причина бактериального вагиноза — небольшая условно-патогенная бактериальная флора, которая часто приводит к инфицированию урогенитального тракта у мужчин. Бактериальный вагиноз вызывается медленными и стойкими бактериальными вирусными инфекциями, гормональными нарушениями и другими причинами, вызывающими вторичный иммунодефицит.
Таблица микроорганизмов, наиболее часто встречающихся в половых органах женщин с воспалительными заболеваниями, вызванными вагинальной гарднереллой и неспорообразующими бактериями.
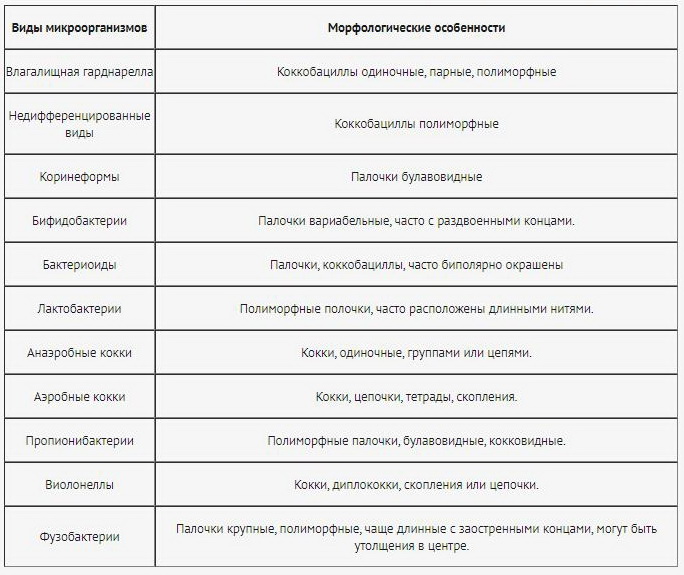
- 2. Распространенность орального и анального полового акта также является источником инфекции урогенитального тракта у мужчин. В первом случае заражение происходит преимущественно стрептококковой или стафилококковой микрофлорой, во втором — флорой Gr-бацилл (Proteus, Klebsiella, Escherichia coli и др)
Представлен механизм развития бактериального воспаления в урогенитальном тракте, когда оно не вызвано инфекциями, передающимися половым путем.
Лечение этих заболеваний будет успешным и окончательным только в том случае, если будет реализован комплексный подход, основанный на знании этиопатогенетических механизмов воспаления, иммунореактивности по отношению к этому воспалительному процессу и функциональных изменений в половых органах.
Акопян Нерсес Григорьевич.
Уролог, андролог, сексолог, кандидат медицинских наук.
