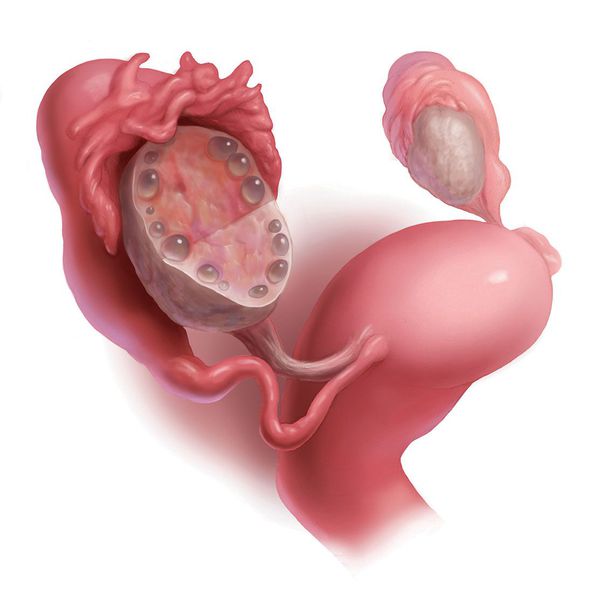
Поликистоз яичников — гинекологическое заболевание, которое встречается в 65% случаев у женщин, страдающих эндокринным бесплодием. К сожалению, поликистоз и беременность часто несовместимы, так как ее клиническое проявление — отсутствие овуляции (созревания и выхода яйцеклетки из яичника). Кроме того, начинается, но не заканчивается процесс роста фолликулов и созревания яйцеклетки, а фолликулы с незрелыми яйцеклетками перестают развиваться (сохраняются), образуя новые кисты.
Подобная патология может развиться и в других органах. В гинекологии это может быть поликистоз матки. Однако диагноз «поликистоз матки» не имеет ничего общего с яичниками и представляет собой совершенно другое заболевание, которое проявляется в виде кисты на шейке матки.
Содержание
- 1 Формы поликистоза яичников
- 2 Поликистоз яичников: причины
- 3 Поликистоз яичников: симптомы
- 4 Поликистоз яичников и беременность: Как совместить несовместимое?
- 5 9 распространенных мифов о СПКЯ и факты, которые должна знать каждая женщина
- 6 Миф 1: Синдром СПКЯ означает наличие кист яичников
- 7 Миф 2: Избыточный рост волос на лице – признак СПКЯ
- 8 Миф 3: Диагноз СПКЯ означает диагноз бесплодие
- 9 Миф 4: Нерегулярный менструальный цикл указывает на поликистоз яичников
- 10 Миф 5: Если женщина не планирует беременность, то ей не нужно лечиться при СПКЯ
- 11 Миф 6: у всех женщин с СПКЯ ожирение или избыточный вес
- 12 Миф 7: женщины с СПКЯ не смогут похудеть
- 13 Миф 8: Синдром поликистозных яичников можно определить по симптомам
- 14 Миф 9: СПКЯ – пожизненный приговор на плохое самочувствие
- 15 Поликистоз яичников (СПКЯ) — симптомы и лечение
- 16 Определение болезни. Причины заболевания
- 17 Симптомы поликистоза яичников
- 18 Патогенез поликистоза яичников
- 19 Классификация и стадии развития поликистоза яичников
- 20 Осложнения поликистоза яичников
- 21 Диагностика поликистоза яичников
- 22 Лечение поликистоза яичников
- 23 Прогноз. Профилактика
Формы поликистоза яичников
Существует два типа поликистоза: первичный и вторичный.
Первичный поликистоз яичников
При первичном поликистозе яичников симптомы заболевания проявляются уже в подростковом возрасте, чаще всего в возрасте 12-13 лет. Эта форма поликистоза трудно поддается лечению и имеет тяжелое течение.
Вторичный поликистоз возникает
Вторичная поликистозная болезнь возникает у женщин среднего возраста, которые иногда рожали или переживают менопаузу. При вторичной поликистозной болезни яичников заболевание часто сопровождается различными метаболическими симптомами, наиболее типичными из которых являются андрогенемия, избыточный вес и повышение уровня инсулина в крови из-за дисфункции поджелудочной железы.
При любом типе поликистоза яичников и беременность, и беременность возможны только после соответствующего лечения гормональными препаратами (иногда это лечение дополняется хирургическим вмешательством).
Поликистоз яичников: причины
1. Гормональный дисбаланс.
При поликистозе яичников фолликулярные кисты обычно возникают из-за нарушений эндокринной системы. Это могут быть заболевания гипоталамуса, гипофиза, надпочечников, поджелудочной железы или щитовидной железы. Часто поликистоз связан с увеличением выработки инсулина поджелудочной железой. В то же время избыток инсулина влияет на надпочечники и заставляет их производить больше андрогенных мужских половых гормонов. Дисбаланс между андрогенами и эстрогенами (женскими половыми гормонами) вызывает поликистоз.
2. Инфекционные заболевания
Причиной поликистоза также может быть тяжелое течение инфекционного заболевания или частые простуды в детстве. Часто тонзиллит встречается в анамнезе у больных поликистозом, так как яичники и миндалины тесно связаны между собой.
3. Наследственный фактор
было показано, что причиной поликистоза часто является генетическая предрасположенность к этому заболеванию.
4. Стрессовые ситуации
Некоторые специалисты считают, что причиной поликистоза также могут быть различные стрессовые ситуации, приводящие к гормональным сбоям и последующей ановуляции.
Поликистоз яичников: симптомы
При поликистозе яичников симптомы, на которые жалуется женщина, обращаясь к врачу, могут быть разными. Однако очень часто у пациента проявляются один или несколько важнейших симптоматических признаков:
1. Нарушения менструального цикла
У всех женщин с СПКЯ наблюдаются нарушения менструального цикла. Это означает, что может быть полное отсутствие менструации или значительная задержка, нерегулярность. Если у женщины менструальные кровотечения возникают не чаще 9 раз в год, врач может заподозрить у нее поликистоз, симптомом которого является ановуляция. Отсутствие менструации — первый признак того, что яйцеклетка в организме женщины не созрела, поэтому эндометрий в полости матки не «менструирует». Однако нарушение менструальной функции встречается и при ряде других гинекологических заболеваний, например, при поликистозе матки или воспалительных процессах, поэтому говорить о поликистозе яичников на основании одного только этого симптома нельзя.
2. Бесплодие
Специалисты считают, что поликистоз и беременность могут сосуществовать. Однако для того, чтобы произошло зачатие, часто требуется очень серьезное лечение, так как поликистоз, симптомом которого является нарушение менструального цикла, приводит к ановуляции, когда созревание даже одной яйцеклетки и выход ее из яичника на оплодотворение становится невозможным.
3. Проявление избытка мужских половых гормонов
известно, что при поликистозе яичников в крови женщины часто наблюдается повышение содержания андрогенов, избыток которых в крови может привести к довольно неприятным косметическим дефектам. У женщины развивается гирсутизм (чрезмерный рост волос), прыщи на лице, спине, груди. Иногда, когда количество андрогенов превышает все пределы, у женщины начинает развиваться облысение по мужскому типу.
4. Ожирение
У 50% женщин с поликистозом одним из наиболее частых симптомов заболевания является резкое увеличение веса на 10-15 кг. При ожирении в результате лечения поликистоза наступление беременности на фоне ремиссии заболевания, как правило, наступает только после похудания.
5. Боли в области яичников
Иногда у женщины возникают легкие тянущие боли внизу живота, которым она, как правило, не придает значения.
Поликистоз яичников и беременность: Как совместить несовместимое?
Очень часто у женщин с поликистозом возникают трудности с зачатием. Избыток андрогенов препятствует созреванию яйцеклетки, поэтому беременность возможна только при медикаментозной терапии и снижении выработки мужских гормонов. Если такое лечение не приводит к результату, его дополняют хирургическим вмешательством, желательно лапароскопией. Отсутствие эффекта от хирургического и гормонального лечения является показанием к экстракорпоральному оплодотворению. Специалисты Балтийского института репродукции человека в программе ЭКО стимулируют овуляцию, во время которой созревает необходимое количество яйцеклеток, готовых к оплодотворению. В этом случае у женщины появляется возможность совместить поликистоз яичников и беременность и родить здорового ребенка.
9 распространенных мифов о СПКЯ и факты, которые должна знать каждая женщина
«data-image-caption =» «data-medium-file =» https://unclinic.ru/wp-content/uploads/2020/04/9-rasprostranennyh-mifov-o-spkja-i-fakty-kotorye- dolzhna-znat-kazhdaja-zhenshhina-900×600.jpg «data-large-file =» https://unclinic.ru/wp-content/uploads/2020/04/9-rasprostranennyh-mifov-o-spkja-i-fakty -kotorye-dolzhna-znat-kazhdaja-zhenshhina.jpg «title =» 9 распространенных мифов и фактов о СПКЯ, которые должна знать каждая женщина»>
Татьяна Островерхая, гинеколог-эндокринолог. Редактор А. Герасимова
- Запись размещена: 16.04
- Время чтения: 1 мин чтения
Синдром поликистозных яичников (СПКЯ) — распространенное гормональное заболевание, которым страдают 10% женщин репродуктивного возраста. У женщин с СПКЯ более высокий уровень мужских гормонов, называемых андрогенами, а также более высокий уровень инсулина, гормона, который помогает регулировать уровень сахара в крови.
Поскольку это состояние плохо изучено и редко упоминается в открытых источниках, это состояние было покрыто мифами, которые сбивают с толку и пугают женщин. Попробуем разобраться?
Миф 1: Синдром СПКЯ означает наличие кист яичников
Выполнено. Термин «синдром поликистозных яичников» предполагает наличие кист в яичниках. Но не это главная проблема патологии. Правильнее воспринимать СПКЯ как репродуктивный метаболический синдром, при котором основной проблемой являются нарушения обмена веществ и репродуктивной функции.
Чтобы диагностировать СПКЯ, женщинам необходимо иметь только два из трех состояний:
- избыток андрогенов (признаки андрогенизации: гирсутизм, угри, выпадение волос);
- нерегулярные менструации;
- множественные фолликулы и / или кистозные яичники.
У многих женщин с СПКЯ больше нет кист яичников, и, наоборот, наличие кист не означает диагноз СПКЯ.
Миф 2: Избыточный рост волос на лице – признак СПКЯ
Выполнено. Одним из наиболее распространенных симптомов СПКЯ является гирсутизм, который проявляется аномальным ростом волос у женщин. Избыток андрогенов вызывает у женщины с СПКЯ нежелательные волосы на верхней губе, подбородке, груди и бедрах.
Но не все пациенты с поликистозом имеют этот симптом. У женщин разных национальностей разное количество волос на лице и теле. Кроме того, из-за избытка андрогенов у многих женщин с поликистозом наоборот выпадают волосы (облысение по мужскому типу).
Миф 3: Диагноз СПКЯ означает диагноз бесплодие
Выполнено. СПКЯ может привести к бесплодию. Гормональные нарушения негативно влияют на способность яичников выпускать зрелую яйцеклетку, которую необходимо оплодотворить для развития беременности. Но женщина все еще может забеременеть как естественным путем, так и после курса лечения, который включает нормализацию веса, менструацию, фолликулостимулирующую лекарственную терапию и, если это не сработает, после ЭКО.
Не паникуйте. Боязнь бесплодия приводит к развитию длительного психического расстройства, которое, с одной стороны, ухудшает течение синдрома, с другой — может вызвать нарушения нейроэндокринной системы, что стимулирует возникновение и развитие СПКЯ тоже, если у женщины его действительно не было.
Миф 4: Нерегулярный менструальный цикл указывает на поликистоз яичников
Выполнено . Есть много причин нерегулярного менструального цикла, и СПКЯ — лишь одна из них. Нормальный менструальный цикл составляет 21-35 дней. Возможными причинами нарушения менструального цикла являются чрезмерное питание, чрезмерная физическая нагрузка, воспалительные заболевания органов малого таза, миома матки и заболевания щитовидной железы. Менструация может нарушиться из-за стресса или беременности.
Если ваш менструальный цикл длится менее 22 или более 34 дней, вам следует проконсультироваться с гинекологом. Гинекологическое обследование, УЗИ таза, молочных желез и другие необходимые или дополнительные анализы (например, анализ крови на уровень гормонов щитовидной железы) позволят определить точную причину нарушения менструального цикла).
Миф 5: Если женщина не планирует беременность, то ей не нужно лечиться при СПКЯ
Выполнено. Поликистоз влияет не только на фертильность, синдром ухудшает состояние пациентов в целом. Поэтому лечиться нужно в любом случае.
СПКЯ — это полиэндокринное заболевание, которое, если его не лечить, приводит к развитию диабета (более половины женщин с СПКЯ страдают диабетом или преддиабетом в возрасте до 40 лет), повышенному кровяному давлению, сердечным приступам и инсультам, повышенной свертываемости крови с тромбозом и тромбоэмболия, и даже рак груди и эндометрия.
Это связано с нарушением соотношения эстрогенов и прогестагенов и стимуляцией клеток эндометрия к атипичному размножению и дегенерации.
Миф 6: у всех женщин с СПКЯ ожирение или избыточный вес
Выполнено. Распространенное заблуждение: женщина с поликистозом — это толстая женщина с бородой.
Женщины с поликистозом чаще страдают избыточным весом или ожирением, но синдром влияет на людей по-разному. Все зависит от степени гормонального нарушения и лечения. То же самое и с чрезмерной волосатостью.
Миф 7: женщины с СПКЯ не смогут похудеть
Выполнено. Многие женщины с поликистозом жалуются на то, что много тренируются и мало едят, при этом их вес остается прежним. Действительно, оказывается, что диета не соблюдается, а упражнения малоэффективны.
Нужно понимать, что многое зависит не от стремлений и желаний, а от реальных действий. Похудеть просто не получится, необходимо строго выполнять все указания гинеколога, эндокринолога и диетолога, не забывать о здоровых физических нагрузках и не лежать на диване и жаловаться на жизнь.
Миф 8: Синдром поликистозных яичников можно определить по симптомам
Выполнено. Симптомы поликистоза часто схожи с симптомами других заболеваний. Например, прыщи возникают при нарушении ухода за кожей, при демодекозе, желудочно-кишечных заболеваниях, стрессовых состояниях надпочечников и многих других заболеваниях. Выпадение волос может быть следствием недостатка витаминов и нарушения кровообращения сосудов головы. Яичники могут увеличиваться из-за хронических воспалительных заболеваний органов малого таза. Поэтому самостоятельно определить наличие СПКЯ невозможно.
Диагноз поликистозных яичников ставится гинекологом в сотрудничестве с эндокринологом. Это долгий процесс, который включает в себя:
- гормональные исследования — анализы на ФСГ, ЛГ, инсулин, ГСПГ, пролактин и другие;
- оценки функционирования метаболической системы — тест на уровень триглицеридов, всех липопротеинов, тест на толерантность к глюкозе;
- функциональные пробы для определения отсутствия / наличия овуляции, УЗИ органов малого таза;
- функциональные пробы для определения отсутствия / наличия овуляции, исключения патологии гипофиза, надпочечников (синдром Кушинга), псевдогерафродитизма.
Это лишь часть исследований, необходимых для диагностики СПКЯ.
Миф 9: СПКЯ – пожизненный приговор на плохое самочувствие
Выполнено . Да, СПКЯ нельзя вылечить. Не существует волшебной таблетки, способной избавить от поликистоза яичников. Однако многим женщинам удается сбалансировать гормоны, избавиться от жира и прыщей, остановить рост волос на лице и восстановить менструальные циклы, сочетая диету, лекарства и изменения образа жизни, включая снижение стресса и улучшение сна.
Синдром поликистозных яичников можно контролировать. Не поддавайтесь мифам, слушайтесь своих врачей: гинекологов, эндокринологов, диетологов, они точно знают, как помочь вам оставаться здоровым на долгие годы.
Поликистоз яичников (СПКЯ) — симптомы и лечение
Что такое поликистоз яичников (СПКЯ)? В статье доктора Байрашева В.И., эндокринолога с 12-летним стажем, мы разберем причины произошедшего, диагноз и методы лечения.


Определение болезни. Причины заболевания
Синдром поликистозных яичников (СПКЯ) — это хроническое заболевание, при котором у женщины не происходит овуляция или овуляция происходит редко, что означает, что зрелая яйцеклетка не покидает яичник для оплодотворения спермой. В противном случае это состояние называется поликистозом яичников или синдромом Штейна-Левенталя. Сопровождается нарушением репродуктивной функции (невозможностью зачать и иметь ребенка), нарушением обмена веществ и психологическими проблемами.
Краткое содержание статьи — в видео:
СПКЯ — наиболее частое эндокринное заболевание, встречающееся у 5-20% девочек детородного возраста . Об этом свидетельствует наличие двух основных критериев:
- избыток мужских половых гормонов, вырабатываемых в яичниках — проявляется в виде внешних признаков (себорея, рост волос по мужскому типу, угри, выпадение волос) и / или лабораторного повышения уровня андрогенов;
- длительное отсутствие овуляции (олигоовуляция) или ее полное отсутствие;
- характерные поликистозные изменения яичников, выявляемые при ультразвуковом исследовании (УЗИ) [1] [2] .
Есть две наиболее важные теории развития СПКЯ:
- Теория о нарушении выработки гормонов, регулирующих работу яичников в гипоталамусе и гипофизе. Эти части мозга отвечают за его нейроэндокринную активность и за работу всего организма.
- Теория инсулинорезистентности — это снижение чувствительности клеток организма к инсулину с последующим нарушением метаболизма глюкозы и ее поступления в клетки [4] .
Обе теории объясняют нарушения и лабораторные изменения, наблюдаемые у пациентов с поликистозом яичников.
Также обсуждается вклад генетических факторов в развитие СПКЯ. В частности, это гены, участвующие в образовании или действии мужских половых гормонов, в передаче и метаболизме инсулинового сигнала, в образовании фолликулов в яичниках и в других процессах [4] [23]. Таким образом, известен 30-50% риск развития СПКЯ у женщины, если у ее матери или сестры поликистоз яичников .
Симптомы поликистоза яичников
Признаки поликистоза яичников включают:
- нерегулярный менструальный цикл;
- аномальное маточное кровотечение;
- бесплодие;
- симптомы гиперандрогении — избыток мужских половых гормонов;
- лишний вес или ожирение (индекс массы тела от 25,0 и выше);
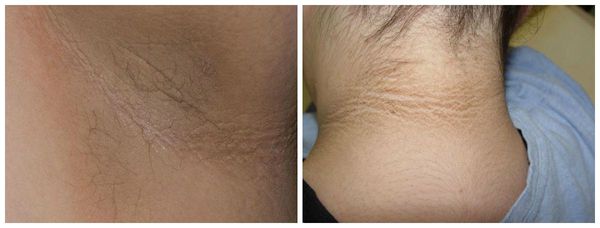
- черный акантоз — участки темно-коричневого цвета в области кожных складок шеи, подмышек, паха (необязательный признак инсулинорезистентности) [5] ;
- психологические и психосексуальные расстройства;
- расстройства пищевого поведения (переедание) [1] .
Под нерегулярным менструальным циклом понимают:
- продолжительность цикла более 90 дней в первый год после начала менархе — первой менструации;
- продолжительность цикла менее 21 дня или более 45 дней с 1-го по 2-й год от начала менархе;
- продолжительность цикла менее 21 дня или более 35 дней или менее 8 циклов в год у женщин детородного возраста (т.е с 3-го года после начала менархе и до наступления менопаузы) — наблюдается чаще;
- начальное отсутствие менструаций в возрасте 15 лет (первичная аменорея) или их отсутствие более трех лет с начала развития молочных желез (теларка) [1] .
У 20% женщин с поликистозом яичников менструальный цикл не нарушается, овуляция не наступает. Поэтому судить о наличии овуляции только по регулярности цикла неправильно [5] .
Аномальное маточное кровотечение возникает, когда утолщенный эндометрий (внутренний слой матки) не отторгается полностью и нерегулярно. В этом случае кровотечение становится более обильным и продолжительным.
Бесплодие, по данным некоторых литературных источников, в 15 раз чаще встречается у женщин с поликистозом яичников, чем у женщин без этой патологии . Кроме того, в 70–75% случаев она первичная (если беременность не наступила) и связана с наличием циклов, в которых овуляция не наступила [4] .
Симптомы избытка мужских половых гормонов включают:
- себорея — повышенное образование кожного сала на коже головы, лице, передней поверхности груди, спине, плечах;
- гирсутизм — чрезмерный рост темных жестких волос в области верхней губы, подбородка, груди, спины и живота, внутренней поверхности бедер;
- угри (угри) — заболевание сальных желез кожи, связанное с закупоркой их выходных протоков;
- андроген-зависимая алопеция — это прогрессирующая потеря волос, которая начинается на макушке или висках и распространяется на теменную и затылочную области.
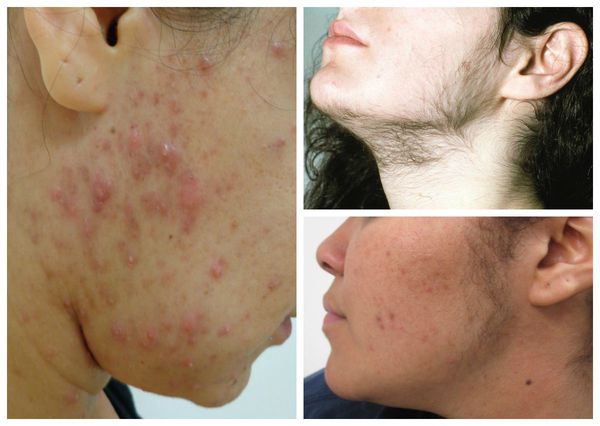
Эти изменения внешности, а также лишний вес трудно смирить женщинам и девушкам с поликистозом яичников. По этой причине у них часто наблюдаются симптомы тревоги и депрессивного расстройства от умеренных до тяжелых [1] .
Патогенез поликистоза яичников
Фолликулы яичников — это своего рода биологические капсулы, содержащие яйца. Процессы их созревания и дальнейших преобразований регулируются многими гормонами. Основными регуляторами являются фолликулостимулирующий и лютеинизирующий гормоны, вырабатываемые гипофизом — ФСГ и ЛГ.
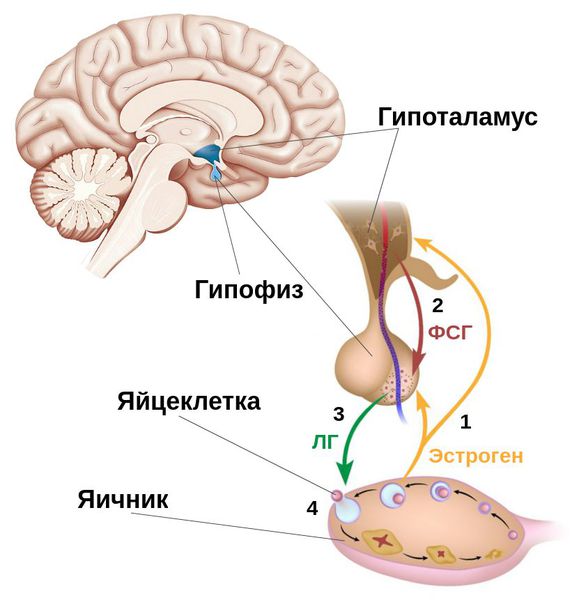
ФСГ регулирует рост и развитие фолликулов вместе с созреванием яйцеклеток, способствует образованию в фолликулах эстрадиола — женского полового гормона (разновидность эстрогена), который образуется из тестостерона — мужского полового гормона. Чем больше фолликул, тем больше эстрогена он производит [4] .
В норме в середине менструального цикла под действием накопленного в фолликулах эстрадиола происходит максимальное выделение ФСГ вместе с резким повышением уровня ЛГ. Благодаря этим шипам самый крупный зрелый (доминантный) фолликул разрывается и высвобождает яйцеклетку, потенциально готовую к оплодотворению. Этот процесс называется овуляцией. Для его правильного начала очень важно пиковое увеличение ЛГ и ФСГ, а не длительное хроническое повышение этих гормонов [4] [6] .
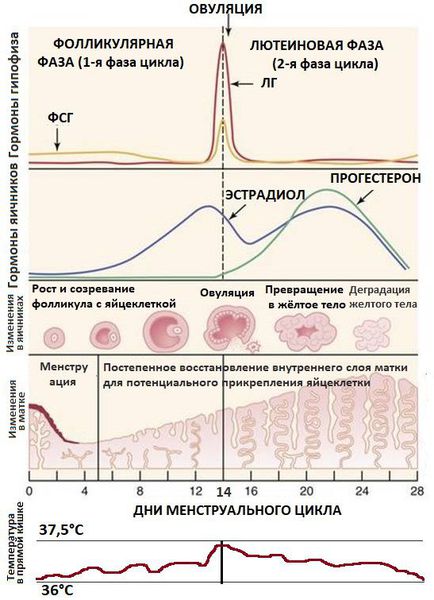
Под влиянием выброса ЛГ активируется процесс преобразования овулировавшего фолликула в желтое тело, временную эндокринную железу. Он производит прогестерон — гормон, необходимый для закрепления оплодотворенной яйцеклетки в полости матки. ЛГ также стимулирует выработку андрогенов — мужских половых гормонов — в яичниках.
Если яйцеклетка не оплодотворяется спермой, желтое тело постепенно уменьшается и снижает выработку прогестерона. В результате это приводит к наступлению менструации — отторжению внутреннего слоя матки (эндометрия), который не пригодился для прикрепления оплодотворенной яйцеклетки.
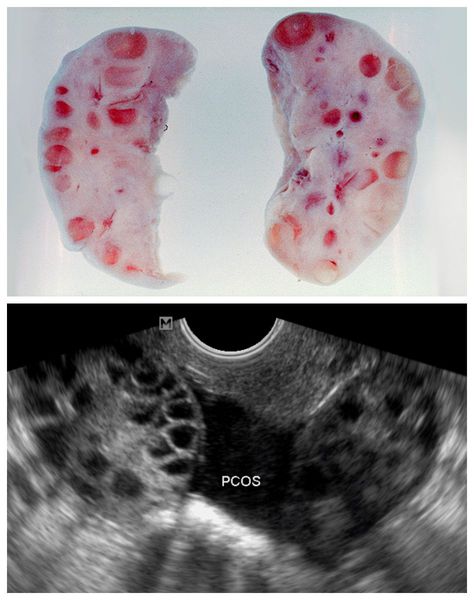
Одной из причин развития СПКЯ является генетически запрограммированная гиперпродукция ЛГ, которая происходит раньше времени при поддержании низких нормальных уровней ФСГ. Повышение концентрации ЛГ стимулирует чрезмерную выработку мужских половых гормонов — тестостерона и андростендиона. Их избыток нарушает процессы развития фолликулов, приводит к их преждевременной деградации (перерождению в желтом теле) и образованию на их месте небольших фолликулярных кист, которые можно обнаружить при УЗИ.
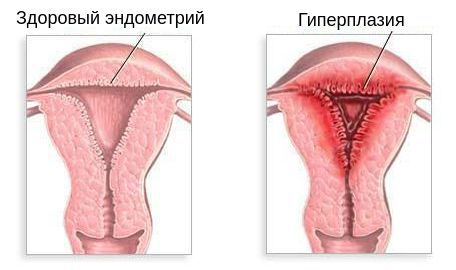
Отсутствие доминантного фолликула приводит к невозможности овуляции (отсюда и бесплодию) и невозможности образования желтого тела — источника выработки прогестерона. Поэтому во второй фазе цикла наблюдается низкий уровень прогестерона в крови. Это, в свою очередь, является причиной отсутствия отторжения эндометрия — прекращения менструации или длительной задержки ее начала. Отсутствие отторжения внутреннего слоя матки может привести к его чрезмерному разрастанию, то есть гиперплазии эндометрия. Это заболевание является фактором риска рака.
Избыток андрогенов может до некоторой степени превращаться в эстроген (в основном не в эстрадиол, а в эстрон, другой женский половой гормон). Эстрон дополнительно стимулирует повышение уровня ЛГ. Так что этот патологический процесс замкнутый и самодостаточный.
Другой причиной развития и прогрессирования СПКЯ считается генетически запрограммированное нарушение выработки и действия инсулина с формированием инсулинорезистентности — недостаточной реакции тканей на его действие.
Инсулин — это гормон, регулирующий метаболизм углеводов, жиров и белков. Обладает анаболическим (ростовым) действием на многие органы и ткани. Из-за снижения чувствительности к нему тканей действие гормона становится недостаточным, что может сопровождаться повышением уровня глюкозы в крови. При попытке снизить уровень сахара увеличивается выработка инсулина, то есть в крови обнаруживается избыток инсулина, а уровень глюкозы не снижается.
Инсулин способен стимулировать рост фолликулярных клеток, вырабатывающих андрогены. Также в печени избыток инсулина снижает выработку гормона глобулина (ГСПГ). Обычно он связывает часть мужских половых гормонов, не позволяя им выполнять свою функцию. Снижение количества ГСПГ приводит к увеличению свободного тестостерона в крови, что дополнительно улучшает проявления гиперандрогении — акне, гирсутизм, алопецию и т.д. [10] .
Классификация и стадии развития поликистоза яичников
Основными критериями поликистоза яичников являются отсутствие овуляции или ее редкое возникновение, гиперандрогения и изменения поликистозных яичников [2]. В зависимости от них СПКЯ подразделяется на следующие типы:
- классический тип — есть все три критерия (встречается в 46% случаев);
- овуляторный тип — овуляция сохраняется, при этом наблюдается только клиническая или лабораторная гиперандрогения с признаками поликистоза яичников на УЗИ (встречается в 23% случаев);
- неандрогенный тип — признаков гиперандрогении нет, но нет овуляции и есть ультразвуковые признаки поликистоза яичников (встречается в 18% случаев);
- ановуляторный тип — овуляции нет, есть признаки гиперандрогении (встречается реже — в 13% случаев) [6] [11] .
В зависимости от выдвигаемых жалоб и связанных с ними подходов к лечению различают три типа СПКЯ:
- метаболический тип, при котором преобладают нарушения обмена веществ (сахарный диабет 2 типа, избыточный вес, нарушение обмена холестерина);
- гиперандрогенный тип, при котором возникают косметологические проблемы, связанные с избытком мужских половых гормонов (угри, усиленный рост волос и др.);
- репродуктивный тип, при котором основные жалобы — проблемы зачатия и беременности [11] .
Осложнения поликистоза яичников
СПКЯ приводит к следующим нарушениям:
- Метаболический синдром — это излечимое заболевание, при котором ожирение сочетается с двумя или более критериями:
- повышение уровня глюкозы в крови ≥ 5,6 ммоль / л или наличие сахарного диабета 2 типа;
- высокое кровяное давление (≥ 130/85 мм рт ст.) или наличие гипертонии ;
- уровень триглицеридов в крови ≥ 1,70 ммоль / л;
- холестерин ЛПВП в крови (липопротеины высокой плотности)
- Гестационный диабет — это диабет, который возникает во время беременности.
- Жировой гепатоз печени — это чрезмерное накопление жира в печени у людей, не злоупотребляющих алкоголем, связанное с инсулинорезистентностью.
- Эссенциальная гипертензия — стойкое повышение артериального давления.
- Синдром обструктивного апноэ во сне — это нарушение дыхательных путей, которое прерывает или ослабляет дыхание во время сна. Это приводит к развитию различных нарушений обмена веществ и сосудов. Он проявляется наличием храпа, дневной сонливостью, утомляемостью и расстройствами настроения [1] .
- Заболевания сердечно-сосудистой системы:
- атеросклероз сосудов — отложение холестерина и других липидов в стенках артерий;
- ишемическая болезнь сердца — частичная или полная закупорка атеросклеротическими бляшками артерий, кровоснабжающих сердце;
- инфаркт миокарда — некроз сердечной мышцы из-за острого нарушения кровотока;
- инсульт — острое нарушение мозгового кровообращения и др. [10] .
- Повышенная свертываемость крови с образованием тромбов, которые могут закупоривать просвет сосудов различных органов.
- Раковый вес.
- Гиперплазия эндометрия — это разрастание внутреннего слоя матки. В то же время женщины с поликистозом яичников имеют повышенный риск развития рака эндометрия (в 2-6 раз), который часто возникает перед менопаузой [1] [4] [12] .
- Депрессия, основным симптомом которой является снижение настроения, самооценки и умения развлекаться.
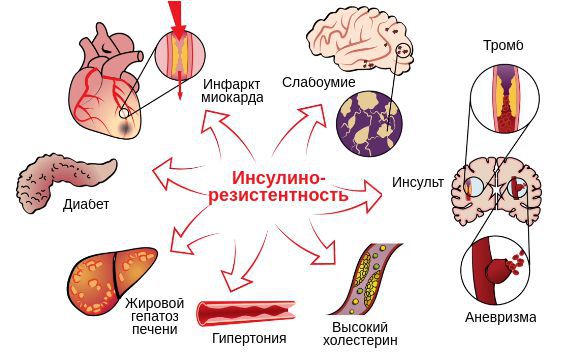
Основной причиной большинства перечисленных осложнений является инсулинорезистентность, которая в случае СПКЯ присутствует у 95% женщин с ожирением или избыточным весом, а также у 75% женщин с нормальным весом [13]. Он лежит в основе развития предиабета, сахарного диабета 2 типа, ожирения, гипертонии и гиперхолестеринемии, которые, в свою очередь, приводят к развитию сердечно-сосудистых заболеваний. Так, при наличии инсулинорезистентности предиабет в конечном итоге может развиться у половины, а сахарный диабет 2 типа — у трети пациентов с поликистозом яичников [12]. Среди прочего, инсулинорезистентность при СПКЯ считается небольшим пусковым механизмом для развития болезни Альцгеймера — старческого слабоумия [12] [14] .
Диагностика поликистоза яичников
1. Подтверждение овуляторной дисфункции — незрелость доминантного фолликула (ановуляция) или его нерегулярное созревание (олигоовуляция).
Основные методы определения овуляции или ее отсутствия:
- Ультразвуковая фолликулометрия — наиболее точный метод [1]. При нерегулярном менструальном цикле УЗИ органов малого таза проводят, начиная с 7-9 дней цикла, несколько раз с интервалом в 2-3 дня для отслеживания роста доминантного фолликула (до 18-20 мм). О наличии нарушения свидетельствует отсутствие овуляции в двух циклах из трех [5] .
- Тест на овуляцию в аптеке: определяют пик выброса лютеинизирующего гормона, попадающего с мочой.
Подтверждение факта овуляции помогает оценить уровень прогестерона в середине (второй) лютеиновой фазы менструального цикла (как правило, эта фаза соответствует 20-24 дню от начала менструации). Когда уровень прогестерона ниже 3-4 нг / мл, цикл считается ановуляторным, т.е овуляция не происходит [1] [5] [6] .
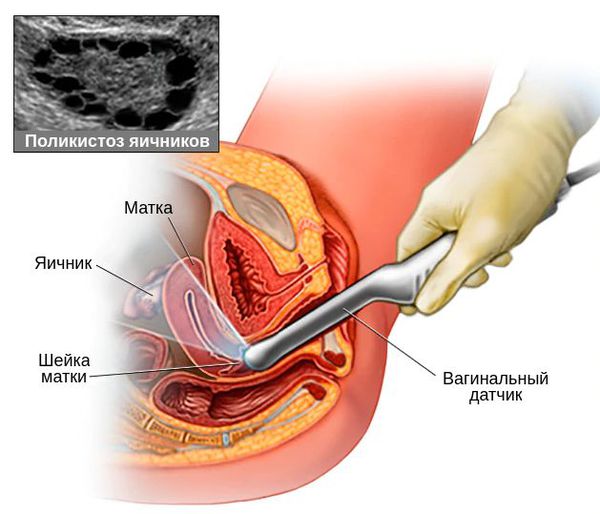
2. Оценка клинических проявлений гиперандрогении — избытка мужских половых гормонов.
Волосатость измеряется по шкале Ферримана-Галлея [4] [6] [7]. В зависимости от области роста волос каждая из девяти областей тела получает 0-4 балла. Суммарное значение ≥ 4-6 баллов указывает на наличие гирсутизма (в этом случае необходимо учитывать национальные особенности) [1] [5]. Выраженность гирсутизма не всегда зависит от степени повышения уровня мужских половых гормонов.
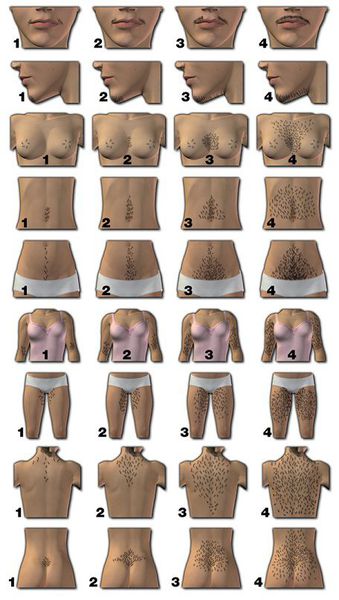
Для оценки степени алопеции, связанной с избытком андрогенов, рекомендуется использовать шкалу Людвига. По ее словам, различают три стадии облысения:
- I стадия — заметное истончение волос на макушке;
- II стадия: сильное выпадение волос на макушке;
- III стадия — полное облысение в области макушки [6] [8] .
Оценка степени тяжести алопеции, такой как акне, не проводится в подростковом возрасте, поскольку они являются частой проблемой в этот период [1] [6] .
Чтобы прикинуть вес, вам понадобятся:
- рассчитать индекс массы тела (ИМТ) по формуле: ИМТ = вес (кг): рост 2 (м);
- измерить талию [5] .
Нормальный ИМТ составляет 18,5-24,9. ИМТ 25,0–29,9 указывает на избыточный вес, ИМТ выше 30 указывает на ожирение.
Нормальная талия не должна превышать 88 см, по строжайшим критериям Международной диабетической федерации этот показатель не должен превышать 80 см [9] .
3. Лабораторная диагностика избытка мужских половых гормонов:
- Анализ крови на общий тестостерон и ГСПГ, гормон, связывающий половые гормоны. Его проводят через 2-5 дней от начала менструации для расчета уровня свободного тестостерона и индекса свободного андрогена.
- Определение уровня андростендиона и дегидроэпиандростерона сульфата (DEA-S, DHEAS) показано, когда уровень общего и свободного тестостерона не повышен [1] .
Уровень половых гормонов у женщин, принимающих КОК, следует оценивать не ранее, чем через три месяца после их отмены.
При обследовании пациента с гиперандрогенизмом необходимо исключить другие причинные заболевания: синдром и болезнь Кушинга, врожденную дисфункцию коры надпочечников, андрогенопродуцирующую опухоль, гиперпролактинемию, преждевременную менопаузу, акромегалию и лекарственные причины (прием анаболических стероидов, прогида вальпроевой кислоты и др.) [4] .
4. Подтверждение поликистоза яичников на УЗИ.
Рекомендуется проводить это исследование через 3-5 дней от начала менструации, желательно с вагинальным датчиком. При аменорее УЗИ проводят в любое время или через 3-5 дней после менструации, вызванной препаратами прогестерона [5] .
Иногда, особенно у подростков, наблюдается ультразвуковая картина мультифолликулярности. Однако это не свидетельствует о наличии СПКЯ, так как у пациентки нет гормональных нарушений и нарушений овуляции. Поэтому у девочек, не достигших половой зрелости (когда с момента первой менструации прошло менее 8 лет), используют только два критерия диагностики: гиперандрогенизм и нарушение овуляции.
Для подтверждения поликистоза яичников на УЗИ существуют четкие критерии:
- увеличение объема яичника ≥ 10 мл при отсутствии кисты, желтого тела и доминантного фолликула (нормальный размер яичника 4-7 мл);
- наличие в яичнике 20 фолликулов размером 2-9 мм и более в объеме яичника (при условии расчета его объема, что еще не делается абсолютным большинством специалистов УЗИ) [1] .
На момент постановки диагноза поликистозные изменения яичников могут отсутствовать, но это не исключает их будущего кистообразования. На это указывает тот факт, что ановуляторный тип СПКЯ, характерный для большинства девочек-подростков, является источником формирования СПКЯ у женщин [25] .
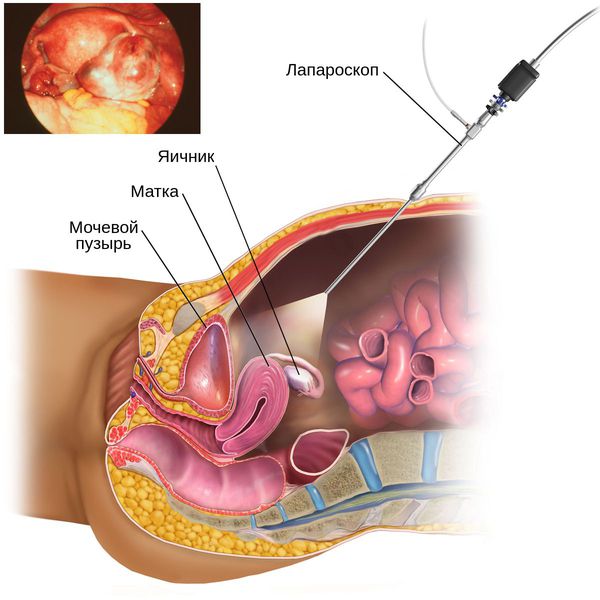
5. Диагностическая лапароскопия: хирургическая операция с небольшими разрезами. Это позволяет врачу с помощью устройства, вставленного в малый таз — лапароскопа — увидеть собственными глазами состояние органов малого таза, в частности яичников.
6. Диагностика метаболического синдрома:
- измерение ИМТ или окружности талии;
- измерение артериального давления;
- анализ глюкозы крови натощак, пероральный тест на толерантность к глюкозе, уровень гликированного гемоглобина (HbA1c): рекомендуется оценивать эти показатели у всех женщин с уже диагностированным поликистозом яичников и, следовательно, один раз в 1-3 года, в зависимости от наличия другого риска факторы развития сахарного диабета 2 типа;
- оценка липидного профиля — анализ крови на холестерин, триглицериды, липопротеины низкой и высокой плотности.
7. Другие лабораторные отклонения, которые встречаются при СПКЯ (но не являются критериями для постановки этого диагноза):
- соотношение гормонов ЛГ / ФСГ> 2,5 — встречается более чем в 60% случаев (проверяется через 2-5 дней от начала менструации);
- повышение уровня 17-ОН-прогестерона до 7,5 нмоль / л — более чем в 50% случаев (проверяется на 2-5 дни от начала менструации);
- снижение уровня ГСПГ — в 50% случаев (проверяется на 2-5 дни от начала менструации) [5] ;
- повышение уровня инсулина натощак (> 13 мкЕд / мл) — более чем в 30% случаев;
- повышение уровня общего холестерина и холестерина ЛПНП — более чем в 30% случаев;
- повышенный уровень пролактина — встречается у 10-30% пациентов [4] ;
- уровень антимюллерова гормона> 4,5 нг / мл;
- повышение индекса HOMA — IR — инсулинорезистентности оценивается по уровню глюкозы в плазме крови и инсулина натощак. И хотя инсулинорезистентность признана ключевой особенностью СПКЯ, в настоящее время эксперты не рекомендуют исследовать этот показатель в рутинной клинической практике [1] [5] .
8. Биопсия эндометрия показана женщинам с ациклическим кровотечением.
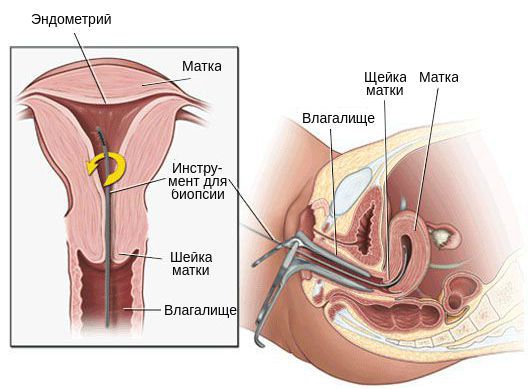
Лечение поликистоза яичников
Лечение СПКЯ проводится индивидуально в каждом конкретном случае. Выбор тактики зависит от возраста, представленных недугов, выраженности симптомов и их сочетания, репродуктивных планов женщины, риска развития сердечно-сосудистых заболеваний.
В целом лечение поликистоза яичников комплексное. Включает в себя:
- похудание и коррекция нарушений обмена веществ;
- лечение бесплодия;
- лечение кожных проявлений гиперандрогении — усиление роста волос (гирсутизм) и алопеция;
- восстановление и нормализация менструального цикла;
- улучшение психологического состояния.
Снижение избыточного веса и коррекция метаболических расстройств
В первую очередь нужно изменить образ жизни:
- Бросьте курить, нормализуйте режим сна.
- В случае увеличения ИМТ снизить суточную калорийность до 1200-1500 ккал / сутки. При этом польза той или иной диеты пока не доказана.
- Подросткам рекомендуется интенсивная физическая нагрузка не менее 60 минут в день, женщинам в возрасте от 18 до 64 лет — не менее 150 минут в неделю (ходьба или езда на велосипеде, работа по дому, игры, спорт и т.д.). Упражнения для укрепления основных групп мышц нужно делать не реже двух дней в неделю. Оптимальное ежедневное прохождение не менее 10 000 шагов, включая ежедневные упражнения и 30-минутную напряженную физическую активность [1]. Для этого будет полезно использовать фитнес-браслет.
также важно исправить ожирение. Если вес снизился менее чем на 5% в течение трех месяцев на фоне изменения образа жизни, назначается медикаментозная терапия ожирения. Сегодня используются следующие препараты:
- орлистат — блокирует расщепление и дальнейшее всасывание жиров в кишечнике;
- сибутрамин — влияет на центральную нервную систему, ускоряет чувство сытости после еды и увеличивает расход энергии;
- лираглутид — эффективный препарат для подкожного введения, обладает гипогликемическим действием без риска его чрезмерного снижения, способен улучшать липиды крови и умеренно снижать артериальную гипертензию. Препарат имеет естественный механизм регулирования аппетита и потребления пищи, а также предотвращает развитие сердечно-сосудистых заболеваний [16] .
Для похудания у женщин с поликистозом яичников и ожирением может быть выполнено хирургическое вмешательство в желудке и / или кишечнике [1]. Сегодня бариатрическая хирургия считается наиболее эффективным методом лечения ожирения [15] .
Гипогликемическое средство, такое как метформин, можно назначать подросткам с СПКЯ, взрослым женщинам с ИМТ ≥ 25 кг / м2, пациентам с высоким риском развития преддиабета и сахарного диабета 2 типа [1] .
Лечение бесплодия
В первую очередь для лечения бесплодия рекомендуются следующие препараты:
- Летрозол — предотвращает превращение андрогенов в эстроген, что приводит к снижению уровня эстрогена, компенсаторному увеличению ФСГ с последующим развитием и созреванием доминантного фолликула.
- Цитрат кломифена: стимулирует выработку ФСГ и ЛГ, созревая доминантный фолликул.
- Метформин — делает ткани более чувствительными к инсулину, снижает инсулинорезистентность — ключевой фактор в развитии СПКЯ. Его можно использовать как самостоятельный препарат для стимуляции овуляции у пациентов с поликистозом яичников, ожирением или нормальным весом, а также как адъювант цитрата кломифена при недостаточной эффективности последнего [17] .
- Гонадотропины — это гормональные препараты, имитирующие естественные выбросы ЛГ и ФСГ, необходимые для окончательного созревания фолликулов и овуляции [18]. Это включает:
- ФСГ, ЛГ и их комбинация — человеческие (получают путем специальной очистки мочи женщин во время менопаузы) или рекомбинантные (синтезируются специальными клетками-продуцентами, в которые встроена ДНК гормона);
- мочевой или рекомбинантный ХГЧ (хорионический гонадотропин человека) — гормон беременности, сходный по структуре с ЛГ, способный стимулировать овуляцию [1] .
Надотропины Го можно применять в сочетании с метформином, но только после исключения патологии матки, маточных труб и мужского бесплодия [1]. Лечение дорогое.
В процессе стимуляции овуляции необходимо проводить ультразвуковой мониторинг состояния эндометрия и созревания фолликулов (безопасно иметь менее трех зрелых фолликулов), наблюдение акушером-гинекологом и гормональный контроль. Это необходимо для того, чтобы исключить развитие возможных осложнений:
- синдром гиперстимуляции яичников — чрезмерная реакция организма, при которой размер яичников увеличивается из-за их выраженного отека и множественных кист;
- многоплодная беременность и др. [1] [18] .
Во-вторых, рекомендуются следующие методы лечения:
- Консервативное лечение гонадотропинами у женщин, которые не ответили на терапию цитратом кломифена в сочетании с метформином.
- Лапароскопическая операция на яичниках проводится при отсутствии эффекта от медикаментозной терапии [19]. К ним относятся перфорация и клиновидная резекция яичников.
Перфорация яичников («перфорация») — лапароскопическое разрушение поликистозных образований. Это приводит к восстановлению овуляции за счет механического разрушения утолщенной оболочки яичника, которая препятствует выходу яйцеклетки из фолликула. Следовательно, перфорация способствует:
- уменьшение количества андрогенов и увеличение выработки ФСГ;
- снижение уровня антимюллерова гормона, избыток которого прерывает нормальное созревание доминантного фолликула;
- улучшают кровоснабжение яичников и кровоснабжение ФСГ и ЛГ, необходимых для овуляции [19] .
Перфорация может быть основным методом лечения при наличии спаек между органами малого таза, непроходимости маточных труб и других патологий.
- диатермокаутеризация — нанесение надрезов на яичниках путем нагревания электродом, вставленным через небольшие отверстия в области бикини и пупка;
- электрокоагуляция — формирование отверстий глубиной 3-15 мм путем высокотемпературного нагрева электродом;
- лазерная вапоризация — вапоризация ткани под действием лазера.
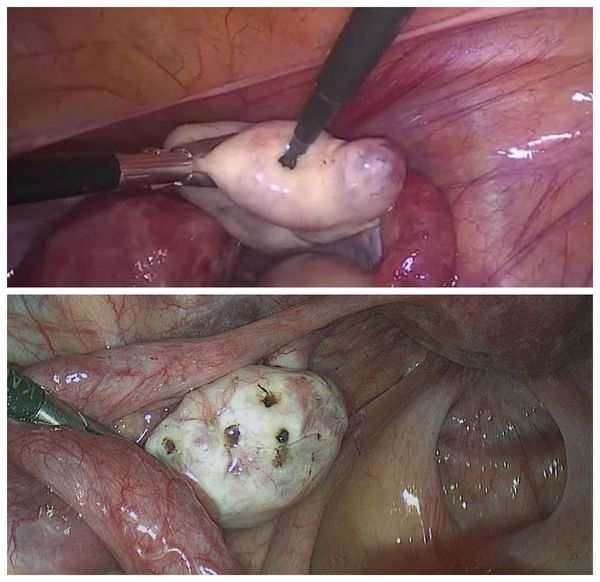
Клиновидная резекция яичника сегодня практически не применяется из-за риска возникновения спаек, трубного бесплодия и снижения резерва яичников — количества фолликулов с предшественниками яйцеклеток. Лапароскопическая перфорация снижает риск снижения резерва яичников и функции яичников [1] [19] .
В-третьих, если после операции долгожданная беременность не наступила в течение года, рекомендуются вспомогательные репродуктивные технологии:
- ЭКО — экстракорпоральное оплодотворение, то есть экстракорпоральное оплодотворение. Для начала проводится суперовуляция — стимулируется созревание большого количества фолликулов с яйцами. Затем производится пункция фолликулов с взятием яйцеклеток, после чего их помещают в пробирки и вводят туда 100000 сперматозоидов. В результате успешного оплодотворения эмбрион переносится в полость матки для дальнейшего развития беременности.
- ЭКО в сочетании с ИКСИ — интрацитоплазматическая инъекция спермы. Он отличается от обычного экстракорпорального оплодотворения тем, что в яйцеклетку вводится только один сперматозоид. Этот метод оплодотворения выполняется, когда обнаруживается, что у партнера нет сперматозоидов в семенной жидкости (азооспермия) или резкое снижение оплодотворяющей способности сперматозоидов. В этом случае сбор сперматозоидов осуществляется естественным путем или путем пункции яичка и его придатков [1] [6] .
В случае экстракорпорального оплодотворения гонадотропины часто используются в сочетании с аналогами гонадотропин-рилизинг-гормона, гормона в гипоталамусе, который регулирует выработку ФСГ и ЛГ гипофизом. Кроме того, дополнительное применение метформина может снизить риск синдрома гиперстимуляции яичников и увеличить шансы на беременность [1] [26] .
Перед стимуляцией овуляции в программе ЭКО (антагонистом гонадотропин-рилизинг-гормона) или в естественном цикле необходимо увеличить частоту беременностей. Для этого более целесообразно использовать прогестагены [22] .
Лечение гирсутизма и алопеции
Если поликистоз яичников не связан с бесплодием, сначала назначают комбинированные пероральные контрацептивы (КОК). Они содержат минимальные дозы этинилэстрадиола (20-30 мкг) или природных эстрогенов (например, клаира).
До сих пор не было продемонстрировано никаких преимуществ одного типа КГК перед другими, в том числе при лечении гирсутизма. Однако КОК, содержащие 35 мкг этинилэстрадиола и ципротерона ацетата, ранее активно назначаемые на ранних стадиях лечения СПКЯ (Diane-35, Chloe, Model Pure), в настоящее время не рекомендуются для использования в качестве препаратов первого ряда [1] .
При назначении КОК противопоказания и ограничения оцениваются согласно рекомендациям Всемирной организации здравоохранения. При этом учитывается возраст женщины, факт курения, наличие нарушений поверхностных и глубоких вен, патологий обмена веществ, сердечно-сосудистых заболеваний, мутаций в системе свертывания крови и т.д. [20] .
Цикл роста волос на коже головы длится 2-6 лет, а на коже тела — 3-6 месяцев. Мужские половые гормоны продлевают цикл роста волос на теле и укорачивают их в коже головы [4] [6]. Поэтому результат от терапии будет заметен не ранее, чем через 6-12 месяцев. Если за этот период лечения КОК и применения косметических процедур (фотоэпиляции) проявления гирсутизма не уменьшились, можно добавить к терапии антиандрогены — препараты, направленные на снижение уровня или активности андрогенов в организме. Эти препараты включают:
- спиронолактон ;
- ципротерона ацетат;
- финастерид ;
- флутамид — не рекомендуется для лечения гирсутизма из-за токсического действия на печень [5] .
В сочетании с КОК антиандрогены используются для лечения андрогенетической алопеции у пациентов с поликистозом яичников. Их можно назначить при непереносимости КОК или наличии к ним противопоказаний [1]. На фоне лечения антиандрогенами рекомендуется использовать эффективные методы контрацепции, так как беременность плодом мужского пола может привести к нарушению его гормонального развития.
Кроме того, в литературе обсуждается эффективность лечения СПКЯ инозитом (в любой форме) [1] [21] .
Восстановление и нормализация менструального цикла
Для восстановления регулярности менструального цикла у пациенток без гиперандрогении, не планирующих беременность и не требующих контрацепции, рекомендуется лечение прогестагенами. Например, во второй фазе курса используются препараты прогестерона: дюфастон, утрожестан и кринон гель [21] .
Улучшение психологического состояния
- психологическая терапия;
- косметическое лечение прыщей под наблюдением дерматокосметолога;
- при необходимости используются антидепрессанты для лечения депрессивного расстройства или анксиолитики для снятия тревоги и страха. В этом случае необходимо подобрать средство, минимально влияющее на массу тела [1] .
Прогноз. Профилактика
Поскольку поликистоз яичников является хроническим заболеванием, повторение клинических проявлений возможно даже после успешной беременности и родов [27]. Поэтому важно соблюдать профилактические меры:
- вести здоровый образ жизни, включающий здоровый сон, здоровое питание и регулярную физическую активность;
- терапия КОК или периодическое применение прогестинов для предотвращения гиперплазии эндометрия и рака в течение циклов более 90 дней;
- проведение скрининговых тестов на депрессию для своевременного выявления преддепрессивных состояний;
- во время беременности убедитесь, что вы находитесь под наблюдением специалистов, учитывая повышенный риск неблагоприятных исходов для матери и ребенка.
