Содержание
- 1 Что такое эндокринное бесплодие?
- 2 Симптомы эндокринного бесплодия
- 3 Причины бесплодия эндокринного генеза
- 4 Современные методы диагностики эндокринного бесплодия
- 5 Способы лечения эндокринного бесплодия
- 6 Мужские формы эндокринного бесплодия
- 7 Профилактика эндокринного бесплодия
- 8 Стоимость лечения эндокринного бесплодия
- 9 Как просто нас найти:
- 9.1 От метро Нахимовский проспект (5 минут пешком)
- 9.2 От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
- 9.3 От метро Нагорная (15 минут)
- 9.4 От метро Варшавская (19 минут пешком)
- 9.5 От метро Каховская (19 минут пешком)
- 9.6 От метро Чертановская район Чертаново (20 минут)
- 9.7 От метро Профсоюзная (25 минут)
- 9.8 От метро Калужская (30 минут)
- 9.9 От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
- 9.10 От метро Новые Черемушки (40 минут)
- 10 Бесплодие эндокринное
- 11 Симптомы эндокринного бесплодия
- 12 Причины эндокринного бесплодия
- 13 Формы эндокринного бесплодия
- 14 Диагностика эндокринного бесплодия
- 15 Наши врачи
- 16 Лечение эндокринного бесплодия
- 17 Прогноз эндокринного бесплодия
- 18 Профилактика
- 19 Наши услуги
Услуги
Бесплодие — это отсутствие беременности у пары в течение одного года при условии регулярных половых контактов без использования противозачаточных средств. В 50-70% случаев причиной проблемы является женское бесплодие, и частота ее с каждым годом увеличивается. По статистике, среди всех форм ЖБ основное место занимает эндокринное бесплодие — 40% всех случаев.
Говоря о бесплодии у женщин, подразумевают невозможность беременности в репродуктивном периоде: примерно от 18 до 45 лет (точный возраст индивидуален). Проблема может быть первичной, если у женщины до этого не было беременности, или вторичной, если беременность была фиксированной, независимо от ее окончания: роды, аборт, выкидыш.

Что такое эндокринное бесплодие?
Эндокринное бесплодие у женщин — это нарушение фертильной функции, вызванное проблемами с фолликулогенезом и овуляцией. Состояние вызвано неправильной реализацией связей между гипоталамусом, гипофизом и яичниками. Возникает гормональный дисбаланс, в результате чего нормальная яйцеклетка не образуется. Формированию эндокринного бесплодия могут способствовать нарушения в работе других желез внутренней секреции, поскольку каждый гормон влияет на все системы организма, независимо от основной функции.
Эндокринные формы бесплодия:
- Гипоталамо-гипофизарная недостаточность. Заболевание представляет собой дефицит гонадотропных гормонов и сопровождается задержкой полового развития.
- Синдром поликистозных яичников: центрального, надпочечникового, яичникового генеза. Для проблемы характерно образование множества кистозных фолликулов в яичниках, в результате чего нарушается их работа, изменяется выработка гормонов, перестает происходить фолликулогенез.
- Недостаточность яичников. Нарушение фолликулярного образования и овуляции, вызванное первичным недостатком продукции половых гормонов в яичниках и (или) их неадекватной реакцией на стимуляцию гонадотропными гормонами.
- Гиперпролактинемия. Гормональный дисбаланс из-за повышенного уровня пролактина в крови вне беременности.
- Дисфункция щитовидной железы: гипотиреоз (снижение функции) или гипертиреоз, диффузный токсический зоб (повышение функции щитовидной железы), которые часто сопровождаются ановуляцией, вторичная гиперпролактинемия — то есть эндокринное бесплодие, что также приводит к самопроизвольному выкидышу или аномалиям плода.
- Ожирение или недостаточный вес. Избыток подкожного жира вызывает нарушение гормонального фона, приводит к нарушению менструальной функции и развитию эндокринного бесплодия. В то же время ограничение потребления жира и потеря веса также нарушают нормальное функционирование яичников.
- Преждевременная недостаточность яичников или синдром истощенных яичников приводит к вторичной аменорее, которая возникает у молодых женщин в возрасте до 38 лет, вызывает изменения, характерные для климактерического синдрома, и приводит к эндокринному бесплодию.
- Синдром резистентных яичников — когда у рецепторного аппарата яичников развивается нечувствительность к гонадотропинам, стимулирующим овуляцию, что проявляется аменореей, эндокринным бесплодием с нормально развитыми половыми признаками и высоким уровнем гонадотропных гормонов.
- В патологии, вызванной хромосомными аномалиями, наблюдается недостаток женских половых гормонов, половой инфантилизм, первичная аменорея и эндокринное бесплодие (синдромы Тернера и др.).
Симптомы эндокринного бесплодия
Проявления различных форм эндокринного бесплодия неспецифичны, поэтому только конкретный диагноз может определить конкретный вид заболевания.
Основные жалобы женщин, помимо того, что они не забеременели:
- Полное отсутствие менструации (аменорея)
- Нарушения менструального цикла (олиго, дисменорея)
- Акне на лице и теле (угри)
- Боль в пояснице, отдающая в живот
- Обильная менструация
- Патологические выделения из половых путей
- Ожирение или резкое похудание
- Частый цистит
- Ощущение тяжести и распирания в груди
- Вытекание грудного молока вне беременности и кормления грудью
- Усиленный рост волос
- Колебания артериального давления
- Отсутствие или недостаточное развитие вторичных половых признаков
Отсутствие менструации — один из самых частых признаков гормонального бесплодия. Некоторые пациенты могут замечать периодические кровянистые выделения, которые они принимают за менструацию. Однако эти выделения не имеют отношения к овуляции.
Причины бесплодия эндокринного генеза
Причины эндокринного бесплодия могут быть врожденными или приобретенными и даже не иметь прямого отношения к женской репродуктивной системе.
Общие факторы:
- Гипоталамический синдром
- Гиперпролактинемия
- голодная аменорея
- Опухоли, травмы, онкология гипофиза и гипоталамуса
- Врожденная гипоплазия гипофиза и / или гипоталамуса
- Поликистоз яичников
- Истощение яичников
- Синдром резистентных яичников
- Онкология, вырабатывающая гормоны
- Эндометриоз
- Ожирение
- Гипертиреоз, гипотиреоз (дисфункция щитовидной железы)
- Адреногенитальный синдром
- Диабет
- Недостаточная или чрезмерная выработка гормонов надпочечников
- Тяжелые соматические заболевания (органная недостаточность при заболеваниях печени, почек, сердца)
- Системные аутоиммунные заболевания
- Наследственные заболевания и хромосомные мутации (синдром Шерешевского-Тернера)
Независимо от причины развития проблемы, основным фактором эндокринного бесплодия является гормональный дисбаланс женских и (или) мужских половых гормонов. Лечение заболевания направлено на восстановление адекватных концентраций гормонов для нормализации овуляции с параллельным устранением причины, если это возможно.
Современные методы диагностики эндокринного бесплодия
Бесплодие — это понятие, относящееся к паре, поэтому при наличии бесплодия обследуются оба партнера.
Диагностические меры при эндокринном бесплодии включают:
- Определение параметров тела. Определение и оценка индекса массы тела, степени развития вторичных половых признаков, характера роста волос.
- Гинекологический осмотр. Классический осмотр проводится с помощью зеркал, берутся пятна для исключения инфекционных процессов и онкологических преобразований.
- Ультразвуковое исследование. Его можно проводить трансабдоминально (датчик устанавливается внизу живота) или трансвагинально (специальный датчик для просмотра через влагалище). Для получения более четких и информативных данных рекомендуется последний метод. Кроме того, может быть назначено УЗИ щитовидной железы, надпочечников и молочных желез. Гистологическое исследование эндометрия. Исключение онкологии и эндометриоза. Соскоб проводится с помощью гистероскопа.
- Овуляторные тесты. Измеряется базальная температура, после чего оценивается график. Также существуют анализы мочи для определения овуляции.
- Лабораторное определение гормонов. Если есть подозрение, что эндокринное бесплодие определяет его причины, необходимо определить большое количество гормонов: пролактин, прогестерон, эстроген, тестостерон, эстрадиол, Т3, Т4, ТТГ, гормоны надпочечников, поджелудочной железы, лютеинизирующие и фолликулярные стимулирующие гормоны.
- Компьютерная томография черепа. Позволяет исключить гипоплазию или аплазию гипофиза.
- Маммография. Его проводят для оценки состояния молочных желез, исключения онкологии.
- Образцы с преднизоном или дексаметазоном. Это позволяет исключить опухолевый процесс, вызывающий эндокринное бесплодие.
Помимо прочего, при эндокринном бесплодии могут быть назначены консультации смежных специалистов: терапевта, эндокринолога, офтальмолога, уролога, невропатолога, онколога, маммолога.
Способы лечения эндокринного бесплодия
Тактика лечения эндокринного бесплодия у женщин зависит от причин, вызвавших это состояние. В 70-80% случаев при своевременном обращении к врачу возможно полное выздоровление и возвращение возможности забеременеть и родить здорового ребенка. Выделяют два этапа терапии:
Коррекция эндокринной системы
Лечение следует начинать как можно раньше, так как гормональный дисбаланс нарушает анатомию и функции органов женской репродуктивной системы.
Если болезнь вызвана увеличением веса, проводится коррекция. Назначаются физические нагрузки, комплексная диетотерапия. В некоторых случаях оказывается лекарственная поддержка.
Консервативная заместительная терапия часто бывает успешной при эндокринном бесплодии, но только в том случае, если устранена причина дисбаланса. Часто бывает необходимо провести хирургические вмешательства: удалить гормонопродуцирующие опухоли, провести резекцию яичников.
При истощении яичников ЗГТ редко бывает успешной. Таким пациентам рекомендуется экстракорпоральное оплодотворение.
Стимуляция овуляции при эндокринном бесплодии
Стимуляцию овуляции можно проводить консервативно: цитрат кломифена или гонадотропные гормоны. Физические методы, такие как электростимуляция шейки матки, также хорошо работали. В большинстве случаев применение препаратов позволяет восстановить овуляцию после 6-8 циклов.
Если лечение эндокринного бесплодия неэффективно, вероятность рождения ребенка сохраняется. В такой ситуации обращаются к альтернативным репродуктивным методам — экстракорпоральному оплодотворению (ЭКО). Суть метода заключается в том, что у женщины берется здоровая яйцеклетка и оплодотворяется спермой в лаборатории. Затем уже оплодотворенную яйцеклетку вводят в полость матки. Экстракорпоральное оплодотворение — настоящее спасение для многих пар, не только с эндокринным бесплодием. Также методика помогает при мужских формах эндокринного бесплодия.
Мужские формы эндокринного бесплодия
Эндокринное бесплодие у мужчин встречается реже. Когда пара не может иметь ребенка год и более, комплексное обследование проводится не только женщинам, но и мужчинам.
Эндокринным бесплодием у мужчины называют дисбаланс между женскими и мужскими половыми гормонами, в результате чего он страдает образованием жизнеспособных и активных сперматозоидов для оплодотворения.
Причины эндокринного бесплодия у мужчин:
- Инфекции мочевыводящих путей
- Аутоиммунные заболевания
- Воздействие токсичных веществ на яички
- Диабет
- Увеличенный вес
- Нарушение функции щитовидной железы, надпочечников
- Заболевания гипофиза, гипоталамуса
- Нездоровый образ жизни (курение, алкоголизм, употребление наркотиков и психотропных веществ, отсутствие физической активности, постоянный стресс)
Распознать проблему помогают следующие признаки гормонального бесплодия:
- Гипоплазия яичек (уменьшение размеров, изменение консистенции)
- Снижение концентрации тестостерона в крови
- Снижение качества и количества активных сперматозоидов в сперме (определяется с помощью анализа спермы)
Лечение начинается с устранения причин эндокринного бесплодия, гормональной коррекции. При отсутствии эффективности консервативных методов рекомендуется искусственное оплодотворение, экстракорпоральное оплодотворение.
Профилактика эндокринного бесплодия
снизить риск эндокринного бесплодия можно, придерживаясь следующих рекомендаций:
- Не худейте при строгих диетах, основанных на голодании и дисбалансе полезных веществ в рационе.
- Нормализовать свой вес за счет формирования правильных пищевых привычек, сбалансированного питания, физических нагрузок.
- Избегайте хронических стрессов, переутомления, нервного напряжения.
- Откажитесь от вредных привычек.
- Не принимайте самостоятельно гормональные препараты, в том числе противозачаточные, без предварительной консультации с гинекологом.
- Откажитесь от традиционных методов лечения гинекологических и эндокринных заболеваний. Немедленно обратитесь к врачу, если у вас есть проблемы со здоровьем.
Стоимость лечения эндокринного бесплодия
Репродуктивная клиника ЛЕЙБ МЕДИК выполняет комплексную диагностику и лечение эндокринных форм бесплодия по доступным ценам. Точная стоимость определяется проводимыми методами обследования, сложностью клинического случая и индивидуальными особенностями лечебной тактики.
ЭКО будет самым дорогим для клиентов с эндокринным бесплодием. Однако его использование необходимо только тогда, когда закончились другие методы лечения. Важно помнить, что чуда от ЭКО ждать не стоит, так как вероятность успешной беременности при ЭКО составляет 30-35%. И помните, что 95 из 100 пар могут забеременеть естественным путем, но для этого требуется тщательное обследование и последовательное лечение!
Как просто нас найти:
От метро Нахимовский проспект (5 минут пешком)
С метро «Нахимовский проспект» выйти на Азовскую улицу, затем через 250-300 метров повернуть налево на улицу Сивашская, затем через 40-50 метров повернуть направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От Детской поликлиники и Зюзинского родильного дома нужно ехать на Азовскую улицу, затем повернуть на Болотниковскую улицу и, не доезжая до №17 наркологической клинической больницы, повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку метро.
От метро Варшавская (19 минут пешком)
от метро Варшавская удобно добираться на троллейбусах 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее пешком 550 метров
От метро Каховская (19 минут пешком)
От метро Каховская нужно выйти на Чонгарский бульвар, следовать по Азовской улице, повернуть направо на Болотниковскую улицу, затем через 40-50 метров (за домом № 20 повернуть налево во двор)
От метро Чертановская район Чертаново (20 минут)
Из Чертановского района до нашего медицинского центра можно добраться от метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзной улице. Далее от Нахимовского проспекта, от метро Профсоюзная, пройти 7 остановок до метро Нахимовский проспект. Продолжение пути по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро «Калужская» за 30 минут можно сесть на 72 троллейбуса. Выйдите из метро на Профсоюзной улице, от станции метро Калужская проследовать до остановки Чонгарский бульвар, далее пешком 7 минут по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повернуть на Болотниковскую улицу, за 100 метров до наркологической клинической больницы N17 повернуть налево во двор.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки по ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые Черемушки» на троллейбусе N60 проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
Бесплодие эндокринное
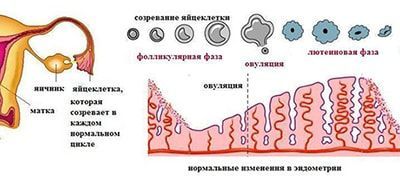
Эндокринное бесплодие (ЭБ) занимает почти 40% структуры бесплодных браков.
Несмотря на большое разнообразие клинических и лабораторных проявлений, у всех форм есть только один признак — ановуляция.
Ановуляция возникает, когда прерываются связи в системе «гипоталамус-гипофиз-яичник».
- Стоимость первичной консультации — 3000
- Стоимость консультации с УЗИ — 4200
Записаться на прием
Симптомы эндокринного бесплодия
О наличии патологии свидетельствуют 2 признака: нарушение менструального цикла и невозможность забеременеть. Задержки не всегда одинаковы во времени, и в будущем цикл может быть полностью прерван. Между менструациями часто появляются болезненные спазмы с образованием кровопотери. В редких случаях менструация прекращается и вместо нее возникает маточное кровотечение. Кроме того, появляются следующие симптомы:
- Значительное увеличение количества пролактина и появление выделений из сосков, а также увеличение размеров молочных желез.
- Резкие боли внизу живота и в поясничной области.
- Во время ПМС появляется сильная боль и повышается температура тела.
- Нарушается метаболизм андрогенов, что приводит к появлению прыщей и облысения.
- Вес тела резко меняется (увеличивается или уменьшается).
Причины эндокринного бесплодия
Дисфункция гипофиза или гипоталамуса — образуется после повреждения грудной клетки или головного мозга и приводит к значительному увеличению пролактина. Это снижает количество ФСГ и ЛГ, которые ухудшают функцию яичников.
Нарушение обмена андрогенов — повышенная выработка тестостерона осуществляется в надпочечниках или яичниках. Часто патология появляется на фоне поликистоза яичников. Дисбаланс мужских гормонов приводит к бесплодию.
Низкий уровень эстрогена: снижение уровня эстрадиола, прогестерона и пролактина приводит к нарушению прикрепления яйцеклетки к матке и ухудшает работу маточных труб.
Низкий или высокий вес: для нормального функционирования гормональной системы необходимо поддерживать оптимальное количество жировой ткани и предотвращать ожирение или дистрофию. Это приводит к нарушению функции яичников и снижению уровня гормонов, что приводит к бесплодию.
Синдром резистентных яичников — это ухудшение связи между яичниками и гипофизом, которое снижает чувствительность к ФСГ и ЛГ. Часто заболевание появляется после повреждения яичников из-за стрессов, лекарств, травм и неправильного питания.
Истощение яичников: менопауза у женщин в возрасте от 35 до 40 лет приводит к полному бесплодию из-за снижения выработки гормонов.
Формы эндокринного бесплодия

В зависимости от причины и клинических проявлений различают несколько форм ановуляторного бесплодия у женщин:
- яичниковая недостаточность;
- гипоталамо-гипофизарная недостаточность;
- гиперпролактинемия;
- синдром центрального поликистозных яичников (СПКЯ;
- СПКЯ надпочечникового генеза;
- СПКЯ яичников;
- гипотиреоз.
Диагностика эндокринного бесплодия
Правильная диагностика БЭ возможна только после определения концентрации гормонов в плазме крови. На 5-7 день менструального цикла (естественного или стимулированного) или на фоне аменореи исследуют концентрацию гормонов в крови: лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ), пролактина, стимулятора щитовидной железы (ТТГ).), эстрадиол, прогестерон, свободный тестостерон, дигидротестостерон, 17-гидроксипрогестерон, дигидроэпиандростендион, андростендион, кортизол, свободный тироксин. Одно исследование гормона выявляет только синдром резистентных яичников (синдром преждевременной недостаточности яичников). Для уточнения форм БЭ проводятся диагностические тесты (прогестерон, дексаметазон, гонадолиберин и др).
Наши врачи







Лечение эндокринного бесплодия
Принцип лечения женского эндокринного бесплодия — обеспечить овуляцию. В результате выявленная форма лечится препаратами, снижающими уровень пролактина, андрогенов; компенсируют инсулинорезистентность и гипотиреоз. Далее следует стимуляция овуляции и суперовуляции.
Схемы стимуляции в основном такие же, как и для ВРТ (вспомогательных репродуктивных технологий). Индукция овуляции проводится под тщательным ультразвуковым и гормональным контролем фолликулогенеза.
При правильном определении причин ановуляторных нарушений и подборе соответствующего лечения с использованием современных индукторов овуляции можно достичь высокой эффективности восстановления репродуктивной функции у женщин, страдающих эндокринным бесплодием.
Прогноз эндокринного бесплодия
Чтобы сделать точный прогноз и установить диагноз, требуется полноценная консультация эндокринолога и гинеколога. Более чем в 70% случаев можно избавиться от болезни без хирургического вмешательства. При восстановлении овуляции и отсутствии серьезных травм беременность наступает в течение 7-8 циклов от приема гормональных препаратов. Если беременность наступила, для тщательного наблюдения проводится госпитализация (часто возникают нарушения координации и слабость родов). При нарушениях работы гипофиза и гипоталамуса и значительном снижении ЛГ и ФСГ добиться результата исключительно с помощью гормональной терапии намного сложнее.
Профилактика
начать профилактику эндокринного бесплодия нужно с раннего возраста. В детстве к развитию патологии могут привести следующие заболевания:
- Токсоплазма.
- Инфекции.
- Хронический тонзиллит.
- Влиять.
- Ревматизм.
Часто заболевание развивается на фоне дисбаланса гормональной системы, причиной которого являются сильнейшие стрессы и эмоциональные переживания. Поэтому физическому и эмоциональному воспитанию необходимо уделять большое внимание.
В подростковом и зрелом возрасте бесплодие проявляется по следующим причинам:
- Изнасилование и сексуальная травма.
- Осложнения во время родов.
- Аборт.
- Воспалительные процессы в репродуктивной системе.
- Опьянение.
Ведение здорового образа жизни, исключающее физические и психологические травмы, а также регулярное посещение гинеколога и эндокринолога позволит предупредить развитие патологии на ранней стадии и провести консервативное лечение.
Многопрофильная клиника CELT в Москве располагает широким спектром лабораторной и инструментальной диагностики эндокринного и другого бесплодия, квалифицированные гинекологи всегда готовы помочь в лечении.
Наши услуги
Администрация АО «ЦЕЛТ» регулярно обновляет прайс-лист, опубликованный на сайте клиники. Однако во избежание возможных недоразумений стоимость услуг уточняйте по телефону: +7 (495) 788 33 88
