Здоровье — это само удовольствие, или оно неизбежно порождает удовольствие, так же как огонь порождает тепло.

Содержание:
Полипы — это патологическое разрастание тканей, которое в конечном итоге образует образование на слизистой оболочке органа. Они могут возникать по разным причинам, соответственно, в зависимости от органа, требуют разного подхода к лечению.
Рак у женщин может возникнуть в любом возрасте. Иногда они протекают бессимптомно и являются так называемой случайной находкой во время профилактического исследования или при диагностике других состояний, таких как бесплодие. При обнаружении новообразования врач определяет его характер, объясняет пациентке, что такое полип в матке и почему к этому заболеванию следует относиться очень серьезно, несмотря на его доброкачественный характер.
Содержание
- 1 Какими бывают полипы в матке
- 2 От чего появляются полипы в матке
- 3 Как заподозрить наличие полипа в матке
- 4 Как поставить диагноз
- 5 Как лечить полипы
- 6 Восстановление после процедуры
- 7 Профилактика
- 8 Полипы матки, как одна из причин бесплодия
- 9 Причины возникновения полипов в матке
- 10 Лечение полипов в матке
- 11 Гистерорезектоскопия
- 12 Выскабливание полости матки
- 13 Удаление полипа в матке лазером
- 14 Что должна делать женщина после удаления полипа в матке
- 15 Полип цервикального канала (полип шейки матки) — симптомы и лечение
- 16 Определение болезни. Причины заболевания
- 17 Симптомы полипа цервикального канала
- 18 Патогенез полипа цервикального канала
- 19 Классификация и стадии развития полипа цервикального канала
- 20 Осложнения полипа цервикального канала
- 21 Диагностика полипа цервикального канала
- 22 Лечение полипа цервикального канала
- 23 Прогноз. Профилактика
Какими бывают полипы в матке
Что касается расположения полипов в матке, то они бывают двух типов:
- В полости матки или эндометрия, поскольку эти полипы растут из эндометрия матки, то есть из ее внутреннего слоя;
- В шейке матки или цервикальном канале.
Кроме того, полипы в матке делятся на несколько видов в зависимости от их состава:
- железистые или, как их еще называют, функциональные; чем опасен такой полип в матке: он состоит из быстро и активно делящихся клеток, что может привести к злокачественному росту;
- более плотные полипы — фиброзные — могут достигать больших размеров и, как правило, иметь воспалительную структуру;
- если обнаруживаются растущие оба предыдущих типа тканей, то такой полип называют железисто-фиброзным;
- аденоматозные полипы — заболевание, близкое к раку тела матки, поэтому требуют особого внимания;
- после родов или прерывания беременности (по любой причине) в полости матки могут разрастаться плацентарные полипы, которые после их удаления обычно не появляются повторно.

От чего появляются полипы в матке
Чтобы назначить лечение как можно точнее, врач должен выявить причину, которая способствует разрастанию тканей внутри матки или цервикального канала. Причины развития полипа в матке, в большинстве случаев, следующие:
- Нарушение выработки женских половых гормонов, что приводит к тому, что наблюдаются колебания гормонального фона вплоть до серьезного дисбаланса; а это, в свою очередь, способствует неравномерному делению клеток внутреннего слоя матки;
- Хроническое воспаление в полости матки также является основой разрастания атипичных клеток;
- Травмы, даже любые микроповреждения стенок матки, например после операции, могут привести к образованию полипов;
- Заболевания эндокринной системы, включая диабет или ожирение, также способствуют нарушению нормального роста тканей в организме.
Как заподозрить наличие полипа в матке
Полипы в матке, как уже было сказано, часто протекают бессимптомно. Наличие жалоб зависит от того, насколько быстро разрастаются образования. Для своевременного выявления заболевания женщинам необходимо регулярно проходить обследования. Однако в некоторых случаях могут появиться следующие жалобы:
- незначительное кровотечение или кровянистые выделения, особенно если они возникают после полового акта и могут сопровождаться болью; в некоторых случаях выделения отсутствуют, но менструации становятся более обильными или сопровождаются сгустками;
- боль — не типичный симптом при образовании полипа, но болевой синдром при месячных может приобретать более выраженный, спастический характер;
- наиболее частым признаком атипичного роста матки является бесплодие.

Как поставить диагноз
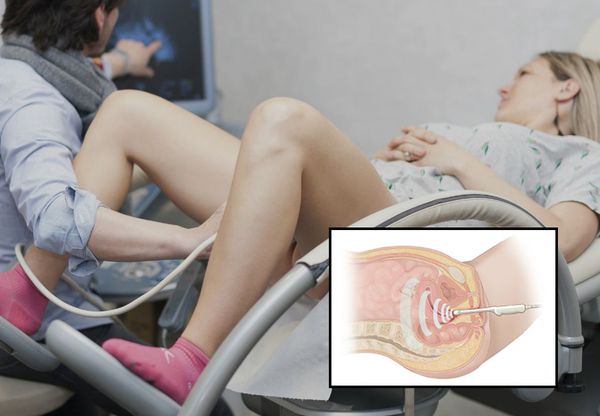
Полип может обнаружить врач при осмотре. Как правило, для этого используется кольпоскоп — специальный прибор, позволяющий провести более тщательный осмотр влагалища и части шейки матки. Также используется ультразвуковая диагностика, но ее следует использовать в определенные дни цикла — на третий или пятый день — чтобы отличить слой эндометрия от полипа матки.
В некоторых случаях врач проводит гистероскопию — это осмотр полости матки с помощью специального шаблона. Наряду с осмотром врач может также провести диагностическое выскабливание, во время которого удаляются обнаруженные новообразования тканей.

Как лечить полипы
Поскольку аномальное деление клеток может привести к серьезным последствиям, таким как кровотечение, бесплодие или злокачественный рост, полипы необходимо удалить. После операции по удалению полип отправляется на гистологическое исследование. И в зависимости от его состава назначается дополнительное лечение.
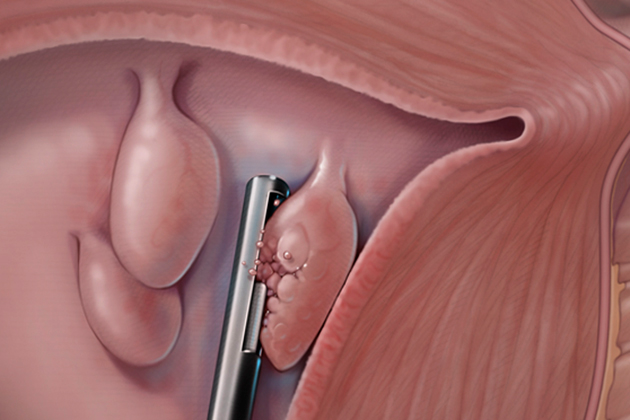
Обнаруживает и удаляет полипы в матке с помощью гистероскопии. Это процедура, во время которой в устройстве используется гистероскоп — трубка с возможностью выполнять разные функции (проводящее освещение и / или инструмент для осьминога).
Перед процедурой врач подробно объяснит, как проходит операция, но, как правило, она проходит по следующему сценарию:
- женщина укладывается в гинекологическое кресло, принимая положение на спине;
- выполняется выбранное врачом обезболивающее;
- врач вводит пациенту зеркало во влагалище, чтобы шейка матки была видна;
- в расширенный цервикальный канал вводится гистероскоп;
- на экране монитора отображается состояние полости матки;
- при необходимости врач производит удаление полипов и / или других образований;
- дополнительно при необходимости проводится выскабливание полости;
- послеоперационный материал отправляется в лабораторию для исследования.
В общей сложности процедура занимает около двадцати минут. После окончания лечения женщина час-два находится под наблюдением врача, после чего выписывается с рекомендациями.
Восстановление после процедуры
Во избежание инфицирования или травмы пациенту после работы рекомендуются следующие меры предосторожности:
- Половой отдых в течение двух недель;
- Запрет на использование тампонов и / или орошений в течение одного месяца после операции;
- Отказ от посещения сауны или бани даже в течение месяца;
- Воздержитесь от значительных физических нагрузок в период восстановления.
При повышении температуры или появлении чрезмерного выделения крови из половых путей необходимо обратиться к оперирующему врачу.
По показаниям пациенту назначают медикаментозную терапию: противовоспалительные препараты, гормональные средства, возможно местную санацию свечами.
Профилактика
Специальных профилактических мер по предотвращению разрастания тканей матки нет. Однако возможен ряд мер, которые помогут предотвратить образование и развитие полипов в матке:
- контроль массы тела;
- контроль и компенсация существующих хронических заболеваний;
- по возможности избегать внутриматочных процедур (в частности, хирургического прерывания беременности);
- регулярный осмотр гинеколога — лучший способ оперативно обнаружить и лечить полипы матки.
Полипы матки, как одна из причин бесплодия

Полипы в матке — очаговое разрастание слизистой оболочки. Размер у них разный — от нескольких миллиметров до сантиметров. В том месте, где есть полип, внутренняя оболочка матки не может подготовиться к имплантации, поэтому бесплодие в этом случае связано с нарушением имплантации яйцеклетки в стенку матки. Свидетельством связи между полипами в матке и бесплодием является успешное оплодотворение после удаления полипа в матке. При наступлении беременности велика вероятность осложнений, например замершей беременности, так как полип нарушает питание эмбриона. Поэтому при этом заболевании выход есть — операция — удаление полипа в матке.
Причины возникновения полипов в матке
Появление полипов слизистой оболочки матки связано с чрезмерным действием эстрогенов. Женские половые гормоны, которые выделяются во время первой фазы менструального цикла, вызывают развитие полипов в молодом возрасте. Во время менопаузы важен дисбаланс между эстрогеном и прогестероном.
Есть данные, что возникновение полипов связано с хроническим эндометритом и цервицитом. Важную роль в появлении полипов играет выскабливание полости матки и прерывание беременности. Факторами риска появления полипов в матке являются лишний вес, сахарный диабет и гипертония.
Лечение полипов в матке
Если размер полипов небольшой и есть воспаление, на фоне которого полип возник, например, эндометрит или цервицит, в первую очередь проводится противовоспалительное лечение. И часто бывает, что после такого лечения полип исчезает. Если размер полипа большой, полип в матке удаляют хирургическим и безоперационным методами.
Безоперационное лечение полипов заключается в назначении врачом препаратов прогестерона и агонистов гонадотропин-рилизинг-гормона. Эти препараты снижают действие эстрогенов на слизистую оболочку матки, что приводит к исчезновению полипа. Хирургические методы также используются для удаления полипа в матке.
Гистерорезектоскопия
Этот современный метод удаления полипов в матке считается наиболее приемлемым методом лечения женщин с данной патологией. Гистерорезектоскопия предполагает осмотр полости матки с помощью гистероскопа с последующим целенаправленным удалением полипа с коагуляцией ложа с минимальной травмой слизистой оболочки матки.
Для лучшего осмотра полости матки гистероскопию проводят после менструации (не позднее 10-го дня цикла). Необходимо удалить полип и его ножку, что сложно сделать при соскобе, о чем мы поговорим ниже. Коагуляция ложа полипа предотвращает рецидив. В процессе выполнения гистероскопии есть возможность аккуратно взять материал для исследования. Специального осмотра женщины для проведения процедуры и операции не требуется, поэтому этот метод широко используется.
Операция по удалению полипа в матке с помощью гистерорезектоскопа проводится под общей или местной анестезией. Обычно продолжительность лечебной гистероскопии составляет 10-30 минут. Осложнений после удаления полипа в матке этим методом практически не наблюдается. После удаления полипа в матке в течение нескольких дней после процедуры наблюдаются боли в животе и незначительное вагинальное кровотечение.
Выскабливание полости матки
Поскольку не во всех медицинских учреждениях есть гистерорезектоскоп, соскоб стенок матки (выскабливание) также применяется для удаления полипа в матке. Соскабливание производится металлическим кольцом на длинной ручке. Эта процедура проводится под анестезией за несколько дней до менструации.
Также для остановки кровотечения применяется кюретаж полости матки при полипах. В этом случае медицинская гистероскопия не применима, а выскабливание дает кровоостанавливающий эффект. После удаления полипа в матке и курса гормонального лечения восстанавливается слизистая оболочка и восстанавливается репродуктивная функция женщины.
Удаление полипа в матке лазером
Лазерная терапия полипов и других злокачественных новообразований считается наиболее эффективным методом лечения. Удаление полипа в матке лазером проводится послойно, при этом врач проверяет глубину проникновения лазера и степень повреждения тканей. Благодаря этому предотвращаются травмы окружающих тканей и значительно сокращается реабилитационный период. Удаление полипа в матке с помощью лазера будет характеризоваться минимальной кровопотерей, так как лазерный луч «запечатывает» сосуды.
Процедура не имеет последствий и не оставляет шрамов, что позволяет спланировать беременность. Такой способ лечения впоследствии никак не влияет на течение беременности и родов. Период восстановления длится от 6 до 8 месяцев.
Что должна делать женщина после удаления полипа в матке
В течение 2-3 недель (в зависимости от способа удаления полипа) у женщины могут появиться небольшие пятна. Поэтому не рекомендуется принимать горячую ванну или посещать сауну, поскольку это может усилить кровотечение. Не рекомендуется принимать аспирин, так как этот препарат также может вызвать или усилить кровотечение. Поднятие тяжестей в течение месяца противопоказано. После соскоба необходимо следить за выделениями из половых органов и самочувствием.
Чтобы избежать осложнений после операции, от спринцеваний и полового акта следует отказаться на месяц. После удаления полипа в матке показана гормональная терапия для предотвращения рецидива. Поскольку факторами риска полипов являются избыточный вес и гипертония, устранение этих факторов снизит вероятность рецидива полипа.
Многие женщины перенесли удаление полипа в матке, и отзывы, оставленные ими на страницах форума, могут помочь другим женщинам в выборе клиники и врача. Как много поддержки и советов от других женщин, которым в прошлом удалили полип в утробе матери, очень много значат для женщины, поэтому не стесняйтесь оставлять отзывы о своих чувствах после операции.
Полип цервикального канала (полип шейки матки) — симптомы и лечение
Что такое полип цервикального канала (полип шейки матки)? Разберем причины произошедшего, диагностику и методы лечения в статье доктора Юлии Михайловны Сазоновой, гинеколога с 18-летним стажем.


Определение болезни. Причины заболевания
Полип шейки матки — это новообразование с широким основанием или ножкой, которое вырастает из стенки цервикального канала. Это заболевание отличается разнообразием клинических проявлений и непредсказуемыми результатами.
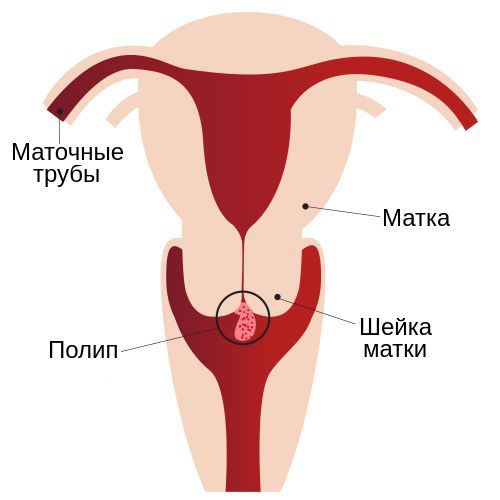
На ранних стадиях полипы редко беспокоят женщину — она может не осознавать проблему годами. Со временем симптомы становятся заметными, увеличивается риск кровотечений и бесплодия. Крайне редко (в 0,1–1,63% случаев) полип способствует развитию рака шейки матки . Избежать осложнений можно только при ранней диагностике и своевременном лечении, поэтому не стоит сбрасывать со счетов, казалось бы, безобидный полип.
Среди всех гинекологических заболеваний патология шейки матки довольно распространена: по данным разных авторов, на нее приходится от 10 до 19% случаев. В этом случае доброкачественные изменения составляют более 90% [1] [2] [3] [5] [6] [7] [8] [9]. Частота полипов шейки матки составляет 2-5% в общей популяции [13] .
Полипы цервикального канала бывают как одиночными, так и множественными (полипоз). После лечения они могут появиться снова, тем самым доставляя женщине массу неудобств.
Чаще всего полипы развиваются у женщин в возрасте 40-50 лет. Они появляются в виде кровянистых выделений, возникающих между менструациями или во время полового акта. Выделения — наиболее частая причина обращения к гинекологу [2] [8] [10]. Однако в 2 случаях из 3 клинических проявлений не наблюдается.
Точная причина образования полипов до сих пор не выяснена. Кроме того, на их развитие влияет множество факторов. Среди этих факторов стоит отметить:
- хроническое воспаление женских половых органов (эндометрит, кольпит, вульвовагинит, цервицит и др.);
- гормональные нарушения (повышение уровня эстрогенов) ;
- хирургические вмешательства (выскабливание, акушерские манипуляции, операции на шейке матки);
- разрыв шейки матки при родах;
- наличие внутриматочных спиралей;
- сопутствующие заболевания эндокринной системы (ожирение, сахарный диабет);
- хронический стресс;
- наследование [2] [6] .
Риск развития полипа также увеличивается из-за большого количества половых партнеров (более четырех), отсутствия барьерных методов контрацепции, раннего начала половой жизни (до 15 лет) и многоплодных родов (2 и более) .
Симптомы полипа цервикального канала
В большинстве случаев патологический процесс протекает бессимптомно: полип, растущий в цервикальном канале, никак себя не проявляет. Эта патология обычно обнаруживается при осмотре гинекологом или при кольпоскопии при плановом осмотре или при обращении к другой проблеме. Иногда можно заподозрить наличие полиповидного образования при УЗИ органов малого таза.
Признаки полипа шейки матки :
- кровянистые выделения, возникающие при повреждении полипа во время полового акта;
- нарушения менструального цикла: увеличение интенсивности кровянистых выделений (гиперполименорея) и появление межменструальных кровотечений (метроррагия);
- серозные или серозно-гнойные выделения из половых путей при сопутствующем воспалительном процессе;
- бесплодие при закупорке цервикального канала полипом;
- тянущие боли внизу живота, особенно при обширных поражениях или полипозе (редкий симптом полипа цервикального канала, чаще встречается при других гинекологических заболеваниях) [1] [2] [3] [6] [7] [8] [9] [10] .
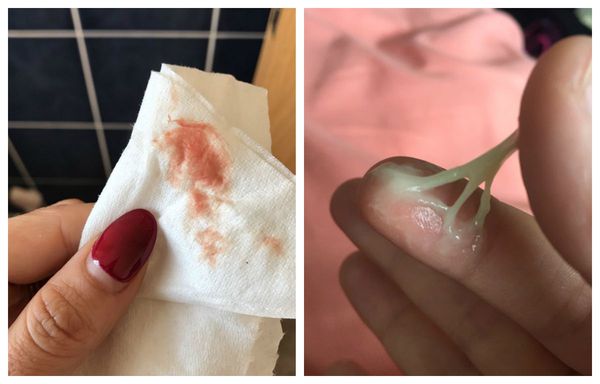
Все вышеперечисленные симптомы неспецифичны: они также могут наблюдаться при других заболеваниях (подробнее об этом в разделе «Диагностика»). Поэтому при наличии любого из этих признаков необходимо обратиться к акушеру-гинекологу, который проведет комплексное обследование и выявит причину появления жалоб.
Патогенез полипа цервикального канала
Несмотря на большое количество проведенных исследований, точные причины полипов шейки матки до сих пор не установлены. Чаще его развитие связано с гормональными нарушениями, особенно в период перименопаузы. В это время в женском организме происходят гормональные изменения, которые сопровождаются избытком одних гормонов и недостатком других.
Наиболее значимым в развитии гиперпластических процессов является увеличение выброса эстрогенов (гиперэстрогения). Избыточное количество этого гормона стимулирует деление эпителиальных клеток на слизистой оболочке шейки матки, что может привести к росту полипов.
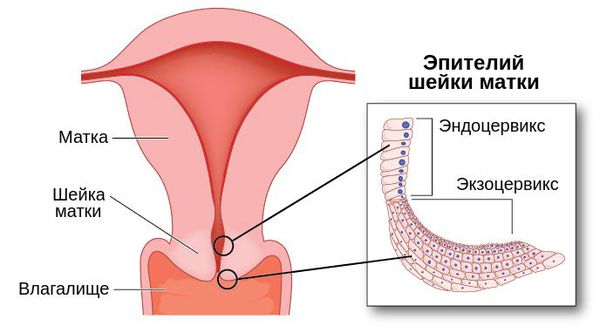
Состояние гиперэстрогении также способствует занесению папилломавирусной инфекции в шейку матки и развитию дисплазии — появлению атипичных клеток. В основном это связано с тем, что эстрогены обладают антиапоптотическим действием на клетки эпителия шейки матки, т.е прерывают процесс запрограммированной гибели клеток [11] .
Другой основной причиной развития полипов цервикального канала является хроническое воспаление органов малого таза, а также постоянное воздействие внешних вредных агентов, в частности вируса папилломы человека (ВПЧ). Это доказано многочисленными исследованиями, в ходе которых было установлено, что воспалительные заболевания матки и придатков часто сопровождают развитие полипов и негативно влияют на слизистую оболочку цервикального канала [3] .
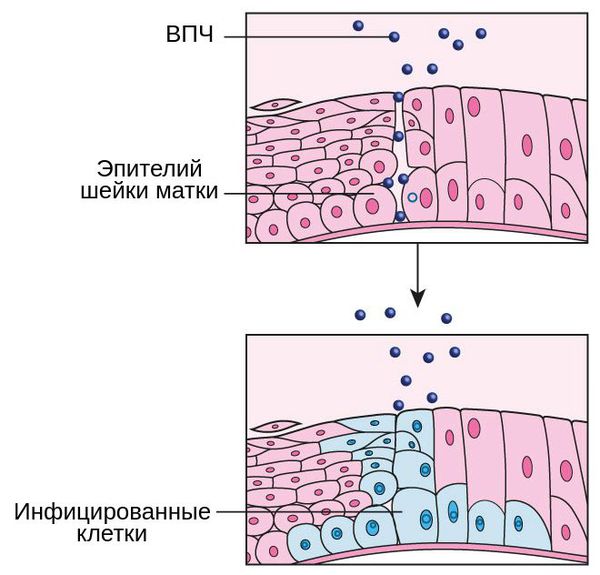
Травмы шейки матки, перенесенные гинекологические заболевания, стрессы, сахарный диабет, наследственность и другие факторы риска, перечисленные в первом разделе, также негативно влияют на развитие различных патологических процессов в слизистой оболочке цервикального канала. Они способствуют активному росту формаций [2] [6] .
Классификация и стадии развития полипа цервикального канала
Полипы цервикального канала классифицируются по своему строению, поэтому выделяют шесть групп полипов:
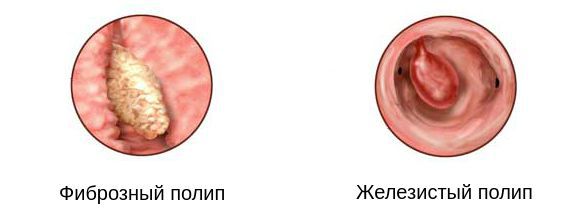
- Фиброзный полип — это плотное образование из фиброзной ткани, которое одной ножкой прикрепляется к цервикальному каналу. Чаще встречается у женщин в период менопаузы.
- Железистый полип — состоит в основном из столбчатого эпителия, относится к доброкачественным образованиям, которые могут стать злокачественными. Он имеет мягкую консистенцию, поэтому сопровождается большим риском травм.
- Фиброзный железистый полип — это образование с широким основанием, по структуре склонное к воспалению и кровотечению. Сопровождается высоким риском злокачественного новообразования, то есть перерождения в рак.
- Молочные полипы — это отдельная группа полипов, которые обнаруживаются только во время беременности. Они развиваются из лиственной ткани — слизистой оболочки матки, которая исчезает после родов. Эти полипы часто имеют небольшие размеры, могут вызывать кровянистые выделения и, как правило, не представляют угрозы для беременности.
- Аденоматозный полип — это предраковое образование, в структуре которого присутствуют атипичные клетки, то есть клетки с измененными размерами, формой и структурой ядер. Риск превращения этих полипов в рак достаточно высок.
- Грануляционный полип — возникает из-за повреждения шейки матки. Часто сопровождается воспалением и даже при незначительных травмах может привести к кровотечению.
Также полипы различаются по форме и размеру. Они могут быть овальными или круглыми, на тонкой или широкой основе. В диаметре такие образования могут достигать от 0,2 мм до 3-4 см.
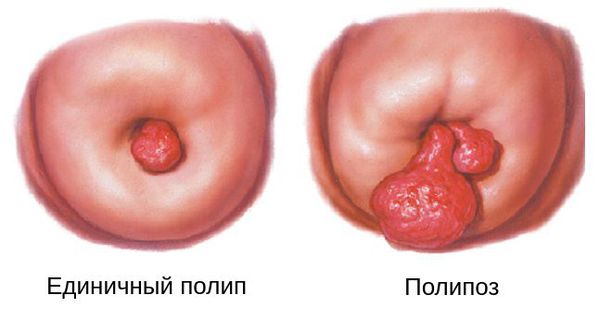
Практически всегда встречаются одиночные полипы, но бывают случаи, когда одновременно образуются несколько полипов: важно вовремя диагностировать и полностью удалить образование [1] [2] [3] [6] [7] [8] [9] [10]. Это состояние называется полипозом.
Осложнения полипа цервикального канала
Осложнения болезни связаны с симптомами, которые могут сопровождать развитие полипов. Например, при длительном наблюдении за полипом, который часто травмируется и проявляется в виде обильного кровотечения, можно заметить признаки анемии. Иногда именно снижение гемоглобина или железа по результатам анализа крови, слабость, бледность кожи, снижение активности и трудоспособности становятся первоначальными причинами обращения за медицинской помощью.
Большой полип и его некроз (гибель) могут осложниться воспалением органов малого таза. В этом случае стоит обратить внимание на характер и запах выделений из половых путей, боли внизу живота и общее самочувствие женщины. Обследование и обследование на урогенитальные инфекции помогут диагностировать причину вышеперечисленных симптомов.
Полип, закрывающий просвет цервикального канала, часто становится причиной отсутствия желанной беременности. Длительное лабораторное обследование, которое впоследствии не выявляет причин для беременности, недостаточно для диагностики всех причин бесплодия [1] [2] [3] [6] [7] [8] [9] [10] ». Осмотр в гинекологическом кресле и УЗИ органов малого таза дополнят диагностическую картину и помогут установить истинную причину бесплодия .
В редких случаях полип цервикального канала перерождается в рак. Риск этих изменений требует тщательного и регулярного обследования всех женщин.
Листопадные полипы изменяют консистенцию и ферментативный состав цервикальной слизи. Это влияет на состояние местного иммунитета, способствует развитию цервицита, восходящей инфекции и хориоамнионита (инфицирование плодных оболочек и околоплодных вод).
Тактика ведения беременных с такой патологией зависит от размера полипа, его расположения и осложнений, которые могут повлиять на течение беременности. Наибольшую опасность, связанную с угрозой прерывания беременности, представляет рефлекторное раздражение шейки матки молочным полипом. Способствует развитию истмико-цервикальной недостаточности — состояния, при котором перешеек и шейка матки не могут справиться с внутриматочным давлением и не могут поддерживать рост плода внутри матки до начала родов, в результате чего роды начинаются преждевременно. Кроме того, полип шейки матки может затруднить диагностику причин кровотечения во время беременности.
Диагностика полипа цервикального канала
Диагностика патологии шейки матки состоит из нескольких этапов. Основная задача — подтвердить наличие полипа эндометрия и исключить другую гинекологическую патологию со схожими симптомами (например, маточное кровотечение, рак шейки матки и т.д.).
На первом этапе обследования проводится гинекологический осмотр, при котором врач визуально осматривает внутренние половые органы. В большинстве случаев полипы обнаружить несложно, особенно когда они достигают больших размеров и располагаются возле наружного зева. Но иногда, если они исходят из средней и верхней трети цервикального канала, во время гинекологического осмотра можно ничего не заметить. Поэтому используются дополнительные методы исследования: они помогают окончательно подтвердить наличие полипа в цервикальном канале [1] [2] [3] [6] [7] [8] [9] .
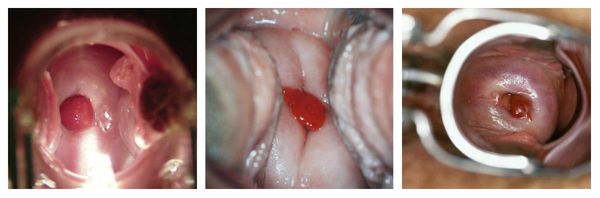
Инструментальные методы обследования
В отличие от полипов эндометрия, которые в большинстве случаев легко диагностируются с помощью трансвагинального УЗИ, выявление полипов цервикального канала представляет определенные трудности [1]. Это связано с особенностями расположения образований и их строением. Например, железистый полип очень похож по строению на миометрий шейки матки, что затрудняет диагностику, особенно если он имеет небольшие размеры [3] [5]. Этот метод исследования используется для дифференциальной диагностики с полипами эндометрия, расположенными в полости матки, и помогает максимально точно установить локализацию данной патологии.
При подозрении на воспалительный процесс необходимо дополнительно исследовать микрофлору влагалища на наличие инфекций, передающихся половым путем. Для этого проводится микроскопическое исследование мазка и бактериологический посев из цервикального канала, а также диагностика методом ПЦР (полимеразная цепная реакция). Своевременное выявление и лечение нарушений микрофлоры позволит своевременно избежать таких осложнений, как острый или хронический цервицит [10] .
Кольпоскопия также помогает установить наличие воспалительного процесса и произвести визуальный осмотр шейки матки снаружи. С помощью этого метода можно подтвердить или заподозрить наличие даже самых мелких полипов, которые сложно увидеть невооруженным глазом при гинекологическом осмотре. Кроме того, при кольпоскопии можно провести дифференциальный диагноз между патологией наружной части шейки матки и полипом цервикального канала [2] [4] [9] .
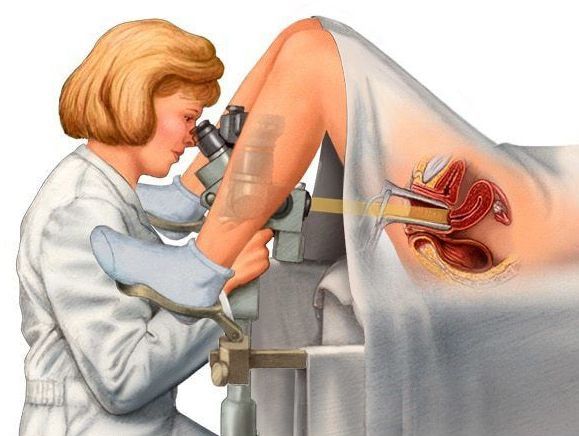
Различают простую и расширенную кольпоскопию. При проведении расширенной кольпоскопии визуально оценивается реакция тканей экзоцервикса (клеток наружной части шейки матки) на обработку 3% раствором уксусной кислоты и 3% раствором Люголя. Это позволяет выявить и уточнить изменения эпителия шейки матки, интерпретация которых при плановом осмотре крайне затруднена [4] [9] .
Цервикоскопия также является дополнительным методом исследования. Она проводится под внутривенным наркозом с помощью специального приспособления — гистероскопа, которое вводится в шейку матки. Но иногда бывает необходимо провести дифференциальный диагноз с полипами эндометрия, происходящими из полости матки. Для этого следует обследовать не только канал шейки матки, но и полость матки, то есть провести гистероскопию. Процедура практически безболезненна и проводится под общим наркозом (обычная гистероскопия) или под местной анестезией (амбулаторная гистероскопия).
Показания к гистероскопии и обследованию полости матки:
- рецидивирующий полип (такие полипы цервикального канала в 25% случаев сочетаются с полипом эндометрия [14]);
- полип цервикального канала у женщин в постменопаузе.
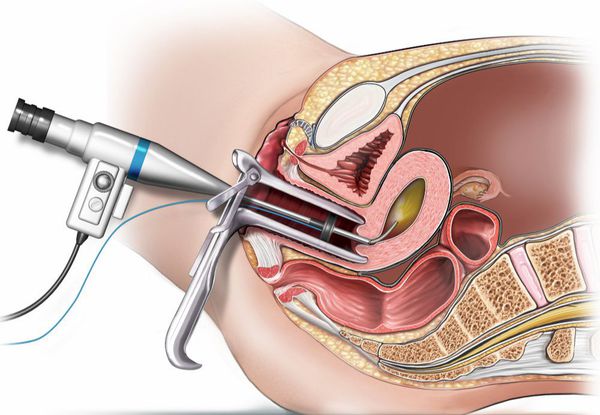
Цервикоскопия и гистероскопия обычно являются последним средством для постановки диагноза и в большинстве случаев используются до операции.
В редких случаях при недостаточности данных от других методов диагностики применяется МРТ органов малого таза.
Лечение полипа цервикального канала
Обнаруженный полип цервикального канала требует одноразового удаления (полипэктомии) независимо от размера, даже если он никак себя не проявляет и не вызывает беспокойства у пациента. И хотя в большинстве случаев полипы доброкачественные, всегда есть риск перерождения образования в злокачественную опухоль, пусть и минимальный.
Полипэктомия — это удаление полипа. Операция проводится разными способами: удаление специальными щипцами, электрической петлей или кюретаж цервикального канала. Чтобы контролировать манипуляции и снизить риск осложнений и рецидивов, ее проводят под контролем гистероскопии [1] [5] [10] .
Когда полип находится в области наружной части шейки матки и его ножки полностью визуализированы, образование удаляют с помощью радиоволнового аппарата Surgitron. В отличие от гистероскопии эту манипуляцию можно проводить амбулаторно под местной анестезией в кабинете гинеколога. Длительная реабилитация после такого лечения не требуется: пациент может вернуться к нормальной жизни в ближайшие дни [2] [3] [4] [6] [7] .
В редких случаях при полной визуализации зоны роста может быть проведена прицельная биопсия с радиоволновым контуром под контролем кольпоскопа.
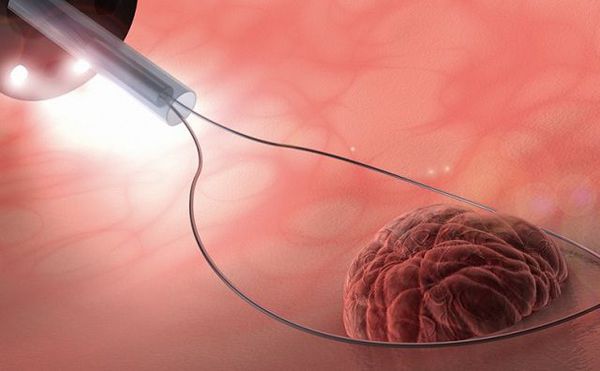
После удаления полипа проводится гистологическое исследование. Во время операции эта процедура занимает от 20 минут, плановая гистология — от 10 дней. Он позволяет окончательно подтвердить диагноз и исключить предраковые изменения. Только по результатам этого обследования можно уверенно определить тип полипа, разработать дополнительную тактику лечения или профилактики рецидива [1] [3] [5] .
Если атипичных изменений в клетках не обнаружено, лечение на этом заканчивается. Если обнаруживаются клетки с признаками атипии или подозрениями на них, проводится соответствующая дополнительная терапия [1] [3] [6] [7] [8] [9] [10] .
Прогноз. Профилактика
Учитывая доброкачественный характер патологии, прогноз благоприятный. Как правило, полипы легко диагностирует гинеколог при назначении врача. Рецидив после удаления чаще всего связан с неполным удалением ножки, но не исключено образование новых полипов.
Профилактика развития полипа шейки матки в основном заключается в соблюдении правил интимной гигиены и регулярном посещении гинеколога.
Риск образования полипов выше у пациентов, инфицированных вирусом папилломы человека, особенно у пациентов с высокоонкогенными формами. Поэтому важно обратить внимание на барьерные методы контрацепции. Это предотвратит возможные пути заражения ВПЧ, снизит риск полипов и других более серьезных патологий (например, рака шейки матки).
Против ВПЧ с большим успехом применялись вакцины. Было доказано, что они эффективны против некоторых высокоонкогенных типов — 16 и 18. Они могут вызывать развитие рака.
Оптимальным возрастом для вакцинации считается период от 9 до 45 лет, а идеальным — до начала половой жизни, так как это обеспечивает почти 100% защиту от высокоонкогенных типов ВПЧ [2] [6] [7] [10] [15] .
также важно своевременно выявлять и лечить инфекции, передающиеся половым путем. Учитывая, что воспалительный процесс является одной из причин образования полипа шейки матки, необходимо регулярно проходить плановые осмотры у гинеколога или сразу обращаться к врачу при первом появлении кровянистых или серозно-пахнущих, неприятно пахнущих выделений из половые пути. Своевременная диагностика значительно снижает риски и предотвращает развитие инфекционных процессов, ведущих к появлению полипов [1] [2] [3] [6] [7] [8] [9] [10] .
