Что такое токсоплазмоз? Мы разберем причины возникновения, диагностику и методы лечения в статье Dr. Павел Андреевич Александров, инфекционист со стажем 13 лет.


Содержание
Определение болезни. Причины заболевания
Токсоплазмоз — острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызванное простейшими внутриклеточными паразитами — токсоплазмой, которая при попадании в организм человека в условиях иммунодефицита может поражать нервную ткань, l среду глаз, сердечно-сосудистой и ретикулоэндотелиальной систем, вызывая поражение организма той или иной степени тяжести. Заболевание относится к группе ТОРЧ-комплекса, то есть вызывает врожденную патологию.
Этиология
- 1908 г .: кап. Французских ученых. Николь и Л. Манко определили у грызунов микроорганизм, получивший родовое название Toxoplasma (по-французски — arc, Plasmon — форма) и вид — gondii (по названию грызунов).
- 1923 г. Чешский офтальмолог И. Янку установил роль токсоплазмы в патологии человека, описав симптомы врожденного токсоплазмоза у умершего ребенка и выделив паразита на сетчатке глаза.
- 1938-1939: американские исследователи продемонстрировали возможность передачи инфекции от матери к плоду через плаценту и паразитов, выделенных in vivo от больного ребенка.
Таксономия:
Вид — Toxoplasma gondii
Токсоплазмы живут в мире в трех формах:
- трофозоиты (тахизоиты);
- кисты (брадизоиты);
- ооцисты.
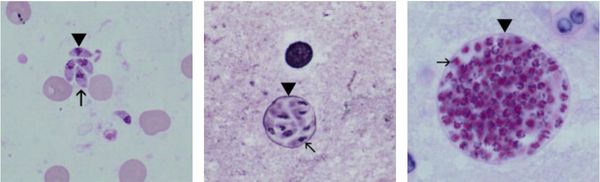
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело напоминает полумесяц с заостренным передним и закругленным задним концом, состоит из пленки (покровной ткани) и различных органелл. Эти паразиты живут во всех клетках млекопитающих, кроме эритроцитов, и размножаются делением. Они могут создавать движение, активно проникая в клетки-хозяева через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клеток). Обнаруживается в тканях в острой стадии инфекции. Их скопление внутри клетки называется псевдокистой. Трофозоиты нестабильны вне клетки и во внешней среде; они быстро погибают при сушке, нагревании и использовании дезинфицирующих средств. Хорошо раскрашен по Романовскому. Чувствителен к различным химиотерапевтическим препаратам (сульфаниламидам, некоторым макролидам и др).
Кисты размером до 100 мкм характеризуются плотной мембраной, через которую не могут проникнуть антитела или лекарственные препараты. Внутри скорлупы сосредоточено 3000-5000 паразитов; со временем они увеличиваются. Кисты образуются в организме хозяина (в основном в скелетных мышцах, миокарде и центральной нервной системе) и живут там десятилетиями. Чрезвычайно устойчив к внешним факторам. Обладая адекватной иммунной системой, они могут находиться в состоянии функционального покоя всю жизнь и не причинять вреда человеческому организму.
Ооцисты играют важную роль в передаче инфекции. Это овальные образования диаметром 10-12 мкм. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкого кишечника кошек. Затем в течение 7-20 дней паразиты выводятся с калом, по истечении этого срока новые кошачьи фекалии перестают быть заразными. С калом животного в сутки выделяется до 10 миллионов ооцист. Через 2-3 дня при температуре 24 ° С происходит спороношение ооцисты — образование спор. При благоприятных условиях микроорганизмы остаются во внешней среде до года и более.
Существует множество штаммов Toxoplasma, некоторые из которых очень вирулентны, а другие обладают относительно низкой вирулентностью. [2] [7] [9]
Эпидемиология
Учитывая большое количество скрытых форм, болезнь не поддается общему расчету: ею могут заразиться не менее 1,5 миллиарда человек. Ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Возбудитель распространяется повсеместно: токсоплазма встречается на всех континентах. После заражения паразиты могут жить в организме большинства животных и птиц на всю жизнь. Число случаев приобретенного токсоплазмоза в разных странах колеблется от 85% во Франции и на Мадагаскаре до 15% в США и Англии.
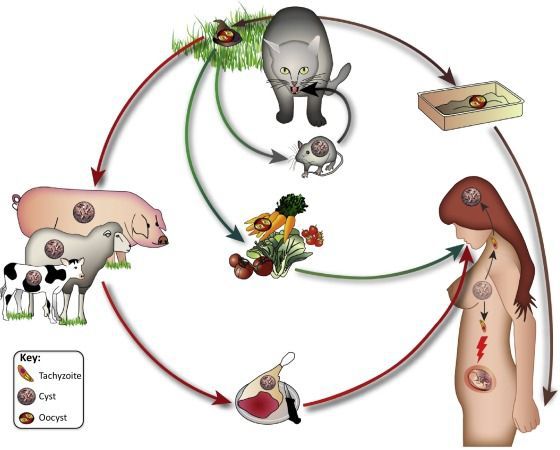
- Фекально-оральный:
- водный и пищевой пути — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- способ домашнего контакта — при несоблюдении санитарных норм в быту, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — в основном в случае первичного инфицирования матери во время беременности, часто у людей с ВИЧ-инфекцией в стадии СПИДа.
- Искусственный путь — это трансплантация органов при обнаружении кисты у пациента с ослабленным иммунитетом.
- Воздушный путь — когда пыль, инфицированная ооцистами, попадает в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Крайне редко, в основном у рабочих в лабораториях и на бойнях, отмечается лишь в отдельных источниках, очевидного практического значения не имеет.
Болезнь не передается от человека к человеку (кроме случаев каннибализма). Заразиться через укус насекомого и половым путем нельзя.
Инфекция токсоплазмой вызывает стабильный пожизненный иммунитет к повторному заражению, но бывают случаи рецидива первичной инфекции, когда она заражается другим высоковирулентным штаммом (у беременных женщин, заразившихся в результате употребления сырого мяса с другого континента). [3] [5] [8] [9]
Симптомы токсоплазмоза
Инкубационный период для манифестных форм (явных проявлений болезни) длится от двух недель до двух месяцев.
Специфических симптомов, характерных для токсоплазмоза, нет.
В большинстве случаев приобретенный токсоплазмоз протекает бессимптомно или с проясненной клиникой, напоминающей легкую ОРЗ: кратковременное повышение температуры тела, слабость, недомогание, повышение температуры до 38,0 ° C, увеличение периферических лимфатических узлов, незначительное увеличение печени и селезенки.
доказано, что токсоплазма влияет на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у людей с тяжелым острым или длительным хроническим активным течением повышается риск развития шизофрении.
Иногда заболевание проявляется изолированной окулярной формой: длительным увеитом, иридоциклитом и хориоретинитом. Как правило, эти нарушения являются поздними проявлениями ранее нераспознанного врожденного процесса.
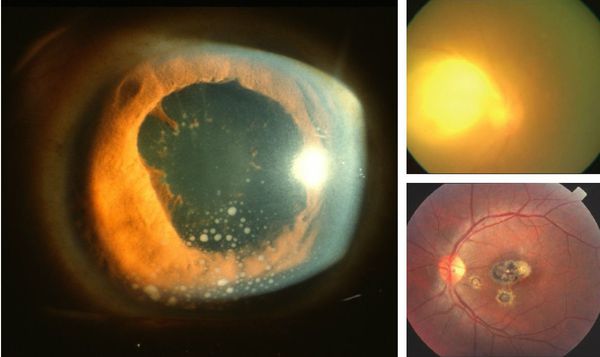
У людей с тяжелым иммунодефицитом (ВИЧ, трансплантация органов с последующей цитостатической терапией) может развиться генерализованный процесс с поражением нескольких органов (головного мозга, сердца, печени, почек, легких), часто с очень тяжелым течением, проявляющимся в виде синдром полиорганной недостаточности.
Токсоплазмоз у беременных может проявляться в различных клинических вариантах и представляет опасность не столько для самой беременной (за исключением серьезных патологий у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок беременности:
- При заражении в первом триместре передача возбудителя плоду происходит только в 4% случаев (в течение 13 недель — в 6%), но, как правило, заканчивается гибелью плода и преждевременным выкидышем. Если первичная инфекция у матери выявлена в первом триместре, но аборт не произошел до 13-й недели беременности, весьма вероятно, что внутриутробной передачи инфекции не было и ребенок будет здоровым.
- При инфицировании во втором триместре (особенно на 24-26 неделе) риск внутриутробной передачи резко возрастает и достигает 30-40% и сопровождается развитием тяжелых проявлений болезни — одновременным увеличением селезенки и печени, воспаление сосудистой оболочки и сетчатки, поражение ЦНС в виде гидроцефалии, обызвествления, сыпи, миокардита, пневмонии и др.
- Когда мать заражается в третьем триместре, передача инфекции ребенку происходит с частотой до 90%, однако проявления болезни носят латентный или субклинический характер и могут проявляться спустя годы после рождения (задержка развития, нарушение зрения.). [2] [4] [9]
Патогенез токсоплазмоза
Ворота токсоплазмоза — это ротовая полость, оттуда ооцисты попадают в кишечник человека. Кроме того, при развитии паразита (делении его клеток) образуются трофозоиты, которые мигрируют в различные органы и ткани (в основном в центральную нервную систему и мышцы). В клетках они образуют псевдокисты — большое количество размножающихся паразитов.
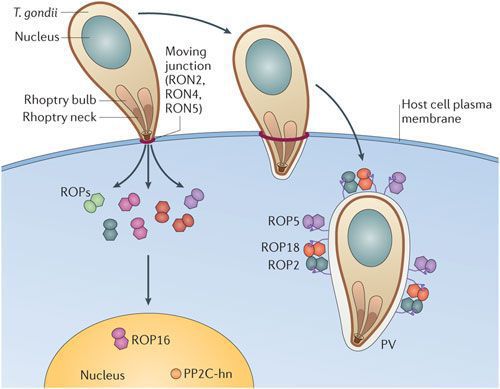
По мере развития и размножения токсоплазмы пораженные клетки разрушаются, новые здоровые клетки заражаются, а когда патоген попадает в кровоток, паразиты распространяются по всему телу. Некроз образуется с образованием фиброзной ткани и кальцификацией (отложением солей кальция в организме).
Под влиянием иммунитета трофозоиты без оболочки превращаются в брадизоиты (обволакивающие скопления токсоплазмы), то есть в тканевые кисты, которые десятилетиями сохраняются в неактивном состоянии и при значительном снижении иммунитета способны обращать трансформацию вспять развитие обострения.
При первичном инфицировании у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причем в разные периоды развития наблюдается разный характер воспаления: в эмбрионе происходит только изменение (дистрофия и некроз тканей без фиброза) , в раннем плодном периоде он дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем плодном периоде добавляется сосудистый компонент. Затем следуют поражения плода разной природы и степени тяжести, которые зависят от времени инфицирования матери. [12]
Классификация и стадии развития токсоплазмоза
По ходу процесса токсоплазмоз бывает:
- острый — до месяца;
- подострый — 1-3 месяца;
- хронический — более трех месяцев.
По клиническим признакам выделяют пять форм заболевания:
- Острый врожденный токсоплазмоз:
- манифестная форма (с указанием основных проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Хронический врожденный токсоплазмоз:
- обострение / ремиссия;
- с остаточными (остаточными) явлениями / без остаточных явлений.
- Врожденный латентный токсоплазмоз.
- Приобретенный острый токсоплазмоз.
- Приобретенный хронический токсоплазмоз.
По степени тяжести заболевание бывает:
- легкий;
- средне-тяжелые;
- тяжелая (врожденная инфекция, токсоплазмоз при СПИДе).
По наличию осложнений различают:
- осложненный токсоплазмоз;
- неосложненный токсоплазмоз.
В Международной классификации болезней 10-го пересмотра различают шесть типов болезней:
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточненный [2] [3]
Осложнения токсоплазмоза
При врожденной форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими нарушениями: косоглазием, судорогами, затруднением сидения и удерживания головы, рвотой и другими.
При глазной форме заболевания развиваются слепота, снижение остроты зрения и воспаление всех сред глаза. Кроме того, возможны как роды с грубыми дефектами зрения, так и появление воспалений и нарушений зрения через много лет после рождения.
Токсоплазмоз у людей с ослабленным иммунитетом осложняется шизофренией, токсоплазматическим энцефалитом и полиорганной недостаточностью — тяжелой патологией различных органов с тяжелым иммунодефицитом. В этом случае характерна картина тяжелого энцефалита. Прогноз в целом плохой. [5] [8] [9]
Диагностика токсоплазмоза
Лабораторная диагностика:
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммунологический тест (ИФА):
- Обнаружение специфических антител класса М — острая инфекция или ее реактивация. Имеет ряд недостатков: низкая специфичность, длительное кровообращение в организме, иногда до года после острого процесса. В сложных случаях уточнение следует проводить с помощью двойного сэндвича или иммунозахвата IgM ELISA.
- Обнаружение специфических антител класса G (клетки памяти) — транспортных, инфекционных — появляются в среднем со второй недели болезни и достигают пика через 1-2 месяца, сохраняются на протяжении всей жизни, за исключением СПИД-ассоциированных заболеваний.
- Жадность на IgG — уточнение длительности болезни. Недостатком является отсутствие стандартизации результатов, что часто приводит к различным ошибкам интерпретации. Высокая жадность — это самая важная вещь, другие результаты низкой и низкой жадности могут быть неверными и не должны интерпретироваться как недавнее заболевание при отсутствии других тестов, подтверждающих этот факт.
- ПЦР-диагностика: обнаружение ДНК токсоплазмы в крови, других жидкостях и тканях человеческого тела. Особенно информативен при диагностике генерализованного, глазного и врожденного токсоплазмоза, в том числе во внутриутробном периоде путем проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- Ультразвуковая диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и тяжелой задержки развития. [2] [4] [5] [6]
Дифференциальная диагностика
Токсоплазмоз — это инфекция с необычно разными проявлениями, поэтому из-за неспецифичности проявлений основное место в дифференциальной диагностике отводится лабораторному обследованию, то есть специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
- инфекционный мононуклеоз (ВЭБ-инфекция) — ангина, преимущественное увеличение затылочных и задних шейных лимфатических узлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеарных клеток и отсутствие столь выраженных изменений врожденного течения), положительный кровь на IgM и ПЦР;
- цитомегаловирусная инфекция — лимфоцитарный характер гемограммы, частое поражение слюнных желез, IgM-положительный, ПЦР крови;
- туберкулез — длительное постепенное начало, легкий субфебрилитет (до 38,0 ° С), ночная потливость, нездоровое покраснение щек, кашель, специфические изменения в легких, положительные тесты на туберкулез, обнаружение в мокроте палочки Коха;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения биопсии пораженной ткани (лимфатических узлов);
- ВИЧ-инфекция: наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в легких, положительные результаты гистологического исследования. [2] [5]
Лечение токсоплазмоза
Большинство случаев приобретенного токсоплазмоза протекают в легкой или бессимптомной форме, не регистрируются и не требуют какого-либо лечения.
Потребность в специфической этиотропной терапии возникает только у некоторых групп пациентов:
- беременные женщины с известной первичной инфекцией (в некоторых случаях с реактивацией хронической инфекции);
- детям с врожденным токсоплазмозом (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и неявных форм) — сроки и объем терапии зависят от конкретных данных;
- люди с ослабленным иммунитетом, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клиническими и лабораторными проявлениями. Основным направлением действия в этом случае должно быть устранение причины иммунодефицита, повышение уровня клеток CD4.
Лечение может проводиться как в стационаре, так и в амбулаторных условиях, в зависимости от степени тяжести процесса, реакции пациента на вводимые препараты, необходимости определенных вариантов патогенетической и симптоматической поддержки. [4] [7]
Прогноз. Профилактика
При приобретенном токсоплазмозе у иммунокомпетентных людей прогноз благоприятный, у лиц с ослабленным иммунитетом (СПИД) прогноз тяжелый и нередки случаи смерти.
При врожденном токсоплазмозе исход болезни зависит от сроков инфицирования плода:
- при заражении в первом триместре, как правило, происходит выкидыш;
- в дальнейшем последствия варьируются от тяжелых до остаточных форм.
Основным методом профилактики приобретенного и врожденного токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно для беременных, не имеющих антител класса G к токсоплазме:
- ограничить контакт с кошками;
- запрет на употребление сырого, мясного фарша и морепродуктов;
- тщательное мытье зелени, фруктов и овощей;
- мыть руки перед едой;
- работать на приусадебном участке только в перчатках.
Для беременных особенно важен скрининг на антитела к токсоплазме, который позволяет выявить активное заболевание или риск его возникновения, а также своевременно провести фармакологическую профилактику острого токсоплазмоза беременной и снизить риск врожденного инфицирования на 60%. При отсутствии антител класса G в первом триместре необходимо контролировать антитела IgM и IgG не только в третьем, но и во втором триместре беременности.
В основе токсоплазмоза не проводятся противоэпидемические мероприятия, вакцина не разработана. [2] [3]
[Источник]
