«Быть или не быть . матерью» Сколько раз эта мысль приходит в голову женщине, которая мечтает о беременности и, затаив дыхание, наблюдает за появлением вожделенных полосок на тесте на беременность. И вот… снова появившаяся одинокая розовая полоса заставляет людей набирать в поисковике слово «БЕСПЛОДИЕ». И здесь очень много информации давит на плечи и еще больше сбивает с толку. «Раскрывается» реклама успешных клиник, появляются многочисленные предложения по лечению, много терминов и определений… В этой статье мы не хотели загружать вас обилием информации, уже беспокоящей своих проблемных читателей, а для того, чтобы в то же время, чтобы помочь понять эту сложную проблему в глобальном масштабе. Итак, приступим.
Содержание
Бесплодие
это отсутствие беременности у пары в течение 12 месяцев при регулярной половой жизни без противозачаточных средств. * Для женщин старше 35 этот срок составляет 6 месяцев. Сегодня эта проблема довольно распространена — встречается каждые 5-6 пар. Заболеваемость заболеванием по разным данным колеблется от 18 до 25%. В том случае, если пациентка никогда не была беременной, бесплодие называют первичным.
Если в прошлом была хотя бы одна беременность, независимо от результата (роды / обморожение / внематочная беременность / аборт), это называется вторичным бесплодием. Согласно «источнику» причины, бесплодие бывает мужским и женским, но если проблемы возникают у обоих партнеров, это называется комбинированным бесплодием. Заболеваемость фактором женского и мужского бесплодия сопоставима: 40-60%, совокупность встречается в 30-48% случаев. Причину бесплодия невозможно определить примерно у 5% супружеских пар. Бесплодие также делится на относительное и абсолютное.
Абсолютное бесплодие — это невозможность наступления беременности естественным путем из-за отсутствия или необратимого повреждения внутренних половых органов (врожденное отсутствие некоторых органов, двусторонняя непроходимость маточных труб, хирургическое удаление органов и т.д.). Преодоление абсолютного бесплодия достигается только с помощью технологий вспомогательной репродукции (ЭКО, ЭКО-ИКСИ, донорство яйцеклеток / спермы, суррогатное материнство).
Каковы причины бесплодия?
Чтобы понять, почему пара не может достичь желаемой беременности, необходимо вспомнить, как обычно протекает эта беременность. И на каждом этапе мы будем выделять факторы, которые могут предотвратить его наступление… Итак, начнем с самого начала.
Яичниковое бесплодие (эндокринное)
Женские половые клетки откладываются в половых связках (будущих яичниках) уже на шестой неделе внутриутробного развития. А девочка рождается с определенным, ограниченным запасом эмбриональных фолликулов (половых клеток яичника) — около 2 миллионов, причем большая часть этих клеток претерпевает обратное развитие (атрезию). Этот резерв, или резерв яичников, начинает постепенно уменьшаться с начала менструации, что в конечном итоге приводит уже зрелую женщину к менопаузе. И только 300-350 фолликулов дойдут до полного развития в менструальном цикле. Это ключевое различие между женскими и мужскими половыми клетками.
Сперма в организме мужчины вырабатывается каждый день, их количество достигает нескольких миллионов. А срок их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, если андролог выявит соответствующие проблемы.
 Диагностика фактора мужского бесплодия состоит из двух неинвазивных исследований: оценка спермограммы (количество и качество сперматозоидов) и определение количества антиспермальных антител (тест MAR).
Диагностика фактора мужского бесплодия состоит из двух неинвазивных исследований: оценка спермограммы (количество и качество сперматозоидов) и определение количества антиспермальных антител (тест MAR).
 В связи с тем, что преобладание мужского фактора довольно велико, а диагностика проста и проводится в короткие сроки, его оценку следует проводить на начальных этапах обследования пары.
В связи с тем, что преобладание мужского фактора довольно велико, а диагностика проста и проводится в короткие сроки, его оценку следует проводить на начальных этапах обследования пары.
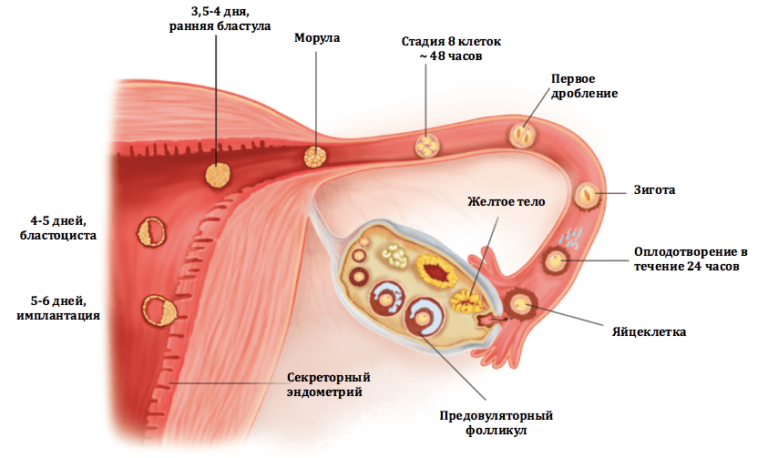
Главное событие, которое должно произойти в менструальном цикле, — это овуляция. Овуляция — это выход яйцеклетки из зрелого фолликула.
Это событие чаще всего происходит в середине цикла или на 14-й день менструального цикла. Следует отметить, что процесс созревания этого фолликула сложен, он контролируется целым каскадом гормональных взаимодействий, начиная со структур в головном мозге (гипоталамус, гипофиз) и заканчивая взаимным влиянием соседних фолликулов. Чтобы получить одну яйцеклетку, организм начинает стимулировать последовательный рост и развитие эмбрионального фолликула за 85 дней до овуляции.
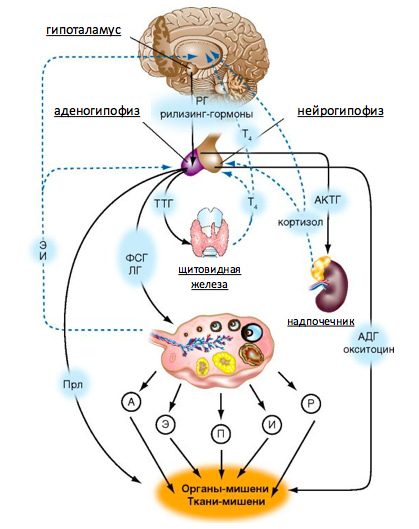
Схема гормональной регуляции внутренних половых органов.
* Основным регулятором овуляции является взаимодействие гипоталамус-гипофиз-яичники. Но как видно из схемы, на них также могут влиять гормоны щитовидной железы и надпочечников.
Поскольку овуляция является фундаментальной фазой будущего оплодотворения, ее контроль является приоритетом при диагностике бесплодия.
 Самыми простыми и эффективными методами контроля овуляции являются динамическое ультразвуковое исследование (фолликулометрия) в первой и второй половине цикла, а также определение изменения уровня гормонов (анализ крови).
Самыми простыми и эффективными методами контроля овуляции являются динамическое ультразвуковое исследование (фолликулометрия) в первой и второй половине цикла, а также определение изменения уровня гормонов (анализ крови).
Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Следует отметить, что менструация — это овуляция. Менструация — это просто реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины может быть до 2-3 ановуляторных менструальных циклов (без овуляции). Однако при некоторых заболеваниях, сопровождающихся изменением уровня гормонов, может возникать постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
При отсутствии овуляции проводится диагностика сопутствующих гормональных заболеваний, после чего ее проводят
- гормональное лечение выявленных нарушений;
- фармакологическая стимуляция овуляции;
- в некоторых случаях — хирургическое лечение: электрокоагуляция (перфорация) яичников — создание «насечек» на яичниках для стимуляции выхода яиц при синдроме поликистозных яичников (СПКЯ);
Трубно-перитонеальное бесплодие
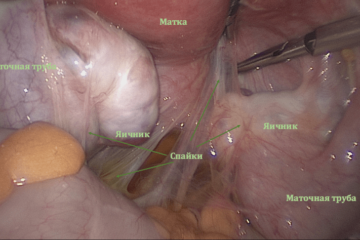
Обычно яйцеклетка, покинув яичник, попадает в маточную трубу, где оплодотворяется спермой. Однако этот путь не прямой, у яйца нет «лестницы», по которой оно «уходит» в трубку. Фактически, после овуляции яйцеклетка попадает в брюшную полость, в постматочное пространство. * Брюшная полость покрыта брюшиной, которая на латыни называется брюшиной. Между двумя листами брюшины находится небольшое количество перитонеальной жидкости, в которой яйцо «плавает». Фимбриальные отделы маточных труб погружены в ту же жидкость. Внешне фимбриальный отдел напоминает морских анемонов. Колебательными движениями фимбрий («волосков») трубка «направляет» яйцо внутри себя.
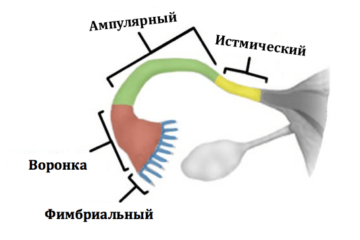
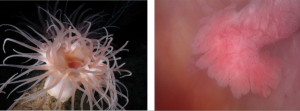
Рисунок 2. Слева: участки маточной трубы. Справа: фимбриальный отдел маточной трубы
В результате перенесенных инфекционных процессов, перитонита или наличия эндометриоза в малом тазу могут образовываться спайки — соединительнотканные пленки, затрудняющие попадание яйцеклетки в маточную трубу из-за того, что:
- «Обернуть» яичник — в этом случае яйцеклетка не попадает в брюшную полость, а замуровывается спаечными образованиями;
- фимбриальный отдел «обнесен стенками», «вывернут» из постматочного пространства и приварен к стенкам таза;
- спайки могут действовать как «сужения», сужая трубку, прерывая ее ход — в результате яйцеклетка не может двигаться по трубке и доступ к ней сперматозоидов прерывается.
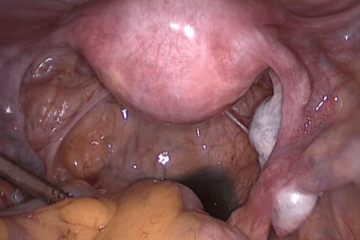
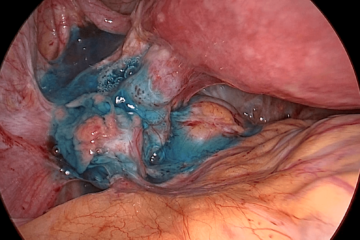
| Нормальная анатомия таза.
Яичники подвешены связками, маточные трубы свободны, фимбриальные отделы обращены к заднему пространству. Синяя жидкость позади матки представляет собой контрастное вещество, вводимое в полость матки и вводимое через трубки в брюшную полость во время хромосальпингоскопии. Фаллопиевы трубы проходимы.
|